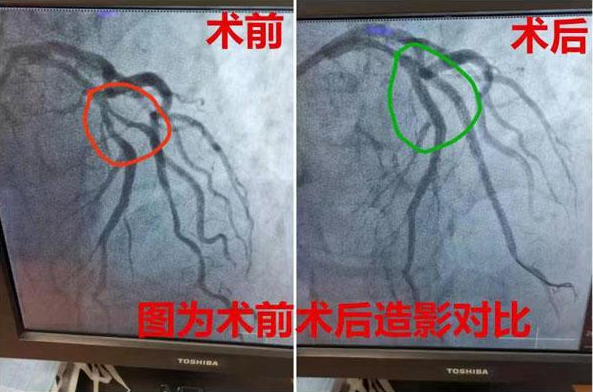
心源性休克的临床定义是在足够血管内容量的情况下心输出量减少和组织缺氧的证据。
心源性休克是急性心肌梗塞的主要死亡原因,在缺乏积极、经验丰富的技术护理的情况下,死亡率高达70-90%。
心源性休克
复苏、通气和药物干预
初始处理包括液体复苏以纠正低血容量和低血压,除非存在肺水肿。通常需要中央静脉和动脉管路。Swan-Ganz导管插入术和连续经皮血氧饱和度是常规的。
氧合和气道保护至关重要;通常需要插管和机械通气。然而,尽管正压通气(PPV)可能会改善氧合,但它也可能会损害心脏的静脉回流、前负荷。
在任何情况下,患者都应接受高流量氧气治疗。对急性心源性肺水肿患者的研究表明,无创通气可改善血流动力学并降低插管率。然而,死亡率不受影响。
在医院内骤停后接受体外心肺复苏(CPR)与常规CPR时间超过10分钟的患者有更大的生存机会。
静脉动脉(VA)体外膜肺氧合(ECMO)有助于通过增加动脉血流量来增加组织灌注,并用于治疗难治性心源性休克或心脏骤停以及可能的心源性心源性休克。
]然而,并发症可能包括左心室膨胀和肺水肿、远端肢体缺血、出血和血栓栓塞,以及溶血、感染、急性肾损伤和上身缺氧。
所有心源性休克患者都需要密切的血流动力学监测、容量支持以确保足够的前负荷和通气支持。
心源性休克
药物治疗
患有心肌梗死或急性冠状动脉综合征(ACS)的患者服用阿司匹林和肝素。在单独的研究中,这两种药物都已被证明可有效降低死亡率。然而,在开始治疗之前,应注意确保患者没有适合手术的心肌壁破裂。
直到血管造影后才需要开始使用氯吡格雷,因为血管造影可能表明需要紧急CABG
糖蛋白IIb/IIIa抑制剂可改善非ST段抬高ACS(NSTACS)患者的预后。已发现它们可减少PCI和心源性休克后心肌梗死的复发。
有心力衰竭迹象或低输出量状态的患者避免使用β受体阻滞剂,低血压患者避免使用肾素-血管紧张素-醛固酮系统(RAAS)拮抗剂。
心源性休克
然而,对于血容量正常且停用正性肌力药和血管加压药至少24小时的患者,开始使用β受体阻滞剂可能是合理的。
考虑对停用血管加压药24小时且肾功能接近基线且RAAS相关高钾血症或低血压风险较低的患者开始RAAS抑制剂治疗。
对于心肌梗死相关的心源性休克患者,开始使用他汀类药物是合理的。
推荐阅读:
283个药品不再生产了,其中就包括高血压药尼群地平,还能吃吗?
奥美沙坦是一种血管紧张素 II 受体阻滞剂,治疗高血压,耐受性良好
“神药”阿司匹林,能降低心梗、脑梗发生率,但容易发生胃肠道出血