1951 年 2 月 8 日,乔治·盖伊医生的团队从切除的肿瘤中收集细胞并开始培养。 当时,盖伊已经研究癌细胞好几年了,但体外培养的癌细胞很难存活,直到遇到了这个特殊的病人拉克丝。
8个月之后,拉克丝病人癌细胞已经转移到全身并最后死亡,可是她所采集的细胞在今天任然还活着,是人类首个可以在实验室环境中无限生长,被称为海拉细胞,用于研究以及也是最常使用实验的细胞。
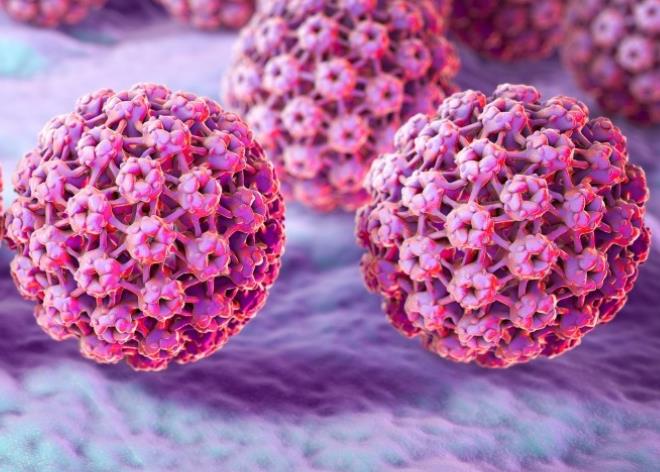
在海拉细胞包活发现人乳头瘤病毒(HPV),和宫颈癌有着密切的联系:极大部分的宫颈癌都可以找到HPV感染。
拉克丝病人就是由于HPV18的感染,从而导致了宫颈癌。

HPV和HPV疫苗
如今,全世界每年有30万以上的 妇女死于宫颈癌。其实,不是只有女性才会感染HPV,极大多数的普通人都是会在无意间就感染了HPV了,特别是大多数性活跃的人群,在50 岁的时候都至少会感染过一种和性病有关系的HPV。
关于这种病毒的讨论似乎是在HPV疫苗进入中国时就开始的,但实际上,人们早就知道它会引起什么疾病。 HPV 是一种乳头瘤病毒,它们中的大多数不会跨物种传播, 其中以人为宿主的为人乳头瘤病毒。
感染后,病毒复制引起上皮增生,在很多情况下形成乳头状瘤,也称为疣。 许多带有疣字的疾病都与它有关。 如扁平疣、寻常疣,就是我们有些人俗称叫的瘊子。 此外,人们害怕的尖锐湿疣也是由HPV引起的。
它有200多个亚型,每个亚型都有多个变体, 基于不同HPV计算出的进化树也与智人的迁徙扩张密切相关。
HPV和HPV疫苗
以16种最常见的宫颈癌患者为例,欧洲以外的变异比欧洲的致癌性更强; 虽然东亚的58型可能与约10%的宫颈癌有关,但这种亚型的致癌性在其他地区要低得多。 由于一个亚型的不同变异在不同地区以不同的比例分布,一个几乎东亚独有的HPV58变异比其他变异的致癌性高7至9倍。
HPV其实也可以说很温柔了,它的不同亚型是出现出现不同的疾病,只有少数亚型会导致严重的疾病,大多数 HPV 不会造成任何伤害。 例如导致寻常疣以及扁平疣的亚型,它们是不会引起生殖器感染,而可以导致生殖器感染的亚型并不都是高危型的, 引起尖锐湿疣的最常见亚型是 6 型和 11 型,它们都是低风险类型。 只有这些实际上会导致宫颈癌的亚型是低危型: 6、11、42、43、44型,高危型16、18、31、33、35、45、51、52、56、58、59、68型。
HPV和HPV疫苗
一般情况下,不需要任何的干预,在人们感染几个月内,有60%以上的人是可以依靠自身的免疫系统清楚HPV,剩下的才会发展为高度的上皮病变;只有10%以下的人,因为高危型的感染没有被自身的免疫系统清楚,在 持续感染的情况下,最终形成宫颈癌。普遍的是HPV16以及HPV18,70%以上的是和宫颈癌有关系。不过癌变的过程通常都需要十来年,那HPV也没有说让人马上死亡。
人类对HPV态度变化的最重要原因是人类的变化,是我们越来越关注健康。
2007年,人类首次研制出宫颈癌HPV疫苗,利用的是重组技术,把HPV表面的L1蛋白重组到酵母菌或者是大肠杆菌上,疫苗组装之后是不含有HPV的DNA的,可是免疫系已经记住HPV了。 澳大利亚的一项研究预测,根据大约80%的人在合适的年龄接种HPV疫苗的计算,预计到2066年,宫颈癌的发病率将下降到每10万人一个新病例。
HPV和HPV疫苗
那需要打HPV疫苗吗? 应该接种哪种 HPV 疫苗?
男女老少都应该接种HPV疫苗,而且包括的亚种越多越好,为全人类建立免疫屏障。
在现实中,必须考虑疫苗的价格、年龄和排队紧张的情况, 这里还是有一些具体的区别:二价、四价、九价HPV疫苗的区别; 二价疫苗针对的是导致 70% 以上宫颈癌的 16 以及18 型; 四价疫苗在此基础上加入了HPV6和HPV11疫苗,与二价疫苗相比,并不能继续降低宫颈癌的发病率,可是多了预防尖锐湿疣的作用; 九价疫苗增加了针对五种不常见的高危HPV类型的对策。

推荐阅读:
怀了异卵双胎或者是同卵双胎,那其实是什么,这样的情况危险吗?
NT检查、唐氏筛查、无创DNA、羊水穿刺、四维彩超,一文了解它们
双胎中的单绒毛膜双胞胎,有个特有的并发症,就是双胎输血综合征