小儿色素失调症简介:小儿色素失调症(incontinentia pigmenti)是一种少见的复合性遗传综合征,有特征性皮肤改变,可伴眼、骨骼和中枢神经系统畸形和异常。小儿色素失调症又称色素失禁症、Bloch-Sulzberger综合征、Bloch-Siemens综合征、真皮变性黑变病(melanosis coria degenerarativa)。
- 发病部位
- 传染性
- 治愈率
- 多发人群
- 相关症状
- 并发疾病
- 挂号科室
- 治疗方法
- 治疗周期
- 治疗费用
- 临床检查
- 无
- 神经内科,眼科,儿科
- 药物治疗 支持治疗
- 3-4个月
- 市三甲医院约(1000-5000元)
- 眼底检查,嗜酸性粒细胞数,WBC
- 常见药品
- 氧氟沙星滴眼液,氧氟沙星乳膏
- 在线购药
疾病症状:
小儿色素失调症症状
小儿色素失调症是一种皮肤色素异常的疾病。
1、皮肤损害
(1)皮肤损害表现:
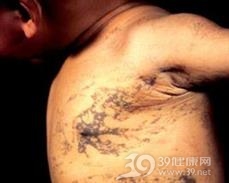
本病征的皮肤损害大多在出生时即有,皮肤损害最迟可以出现在生后3个月。炎症阶段可发生于胎儿时期,出生后可无进展。最开始皮肤损害表现为红斑、丘疹,然后发展成为疱疹或大疱,有绿豆或者蚕豆般大小,内容物清澈、疱壁紧张,条纹状或条索状密集排列,而不按皮纹或神经节段分布。疱疹、大疱等好发于躯干侧面、乳房周围和四肢等部位,持续数月,反复出现。疱疹多不破溃或破溃后有些渗出,疱疹自行吸收或形成硬结,而后留有色素斑。
疣状损害可出现于手、足背,尤其是指、趾,疣状损害后亦可留下色素斑。
色素沉着斑可以是仅有的异常,亦可为首发表现或炎症损害,疣状改变而后出现。色素斑的形态奇特多样,多呈不规则的泼水状、旋涡状或地图状。其色泽呈灰蓝色、暗灰蓝色、黄褐色或黑褐色,在2岁前色素不断增深,以后随年龄增长而逐渐变浅,直至消失。色素改变可持续多年,甚至到20~30岁才消失。
(2)分期:
本病征皮肤损害临床可分3期,约1/3病例有典型发展过程,多数病例3期次序不规则,易变成重叠,少数仅有色素斑而无第Ⅰ、Ⅱ期改变。
第Ⅰ期:红斑、丘疹、水疱形成期或简称疱疹期,常始于出生时,或生后2周内,罕见1岁以后发生。
第Ⅱ期:赘疣状或苔藓状皮疹形成期,开始于生后2~6周。
第Ⅲ期:色素沉着期,从第12~26周开始。
2、眼部病变
约1/3的病例有眼部异常,可见先天性白内障、视神经萎缩、视盘炎、视网膜出血、色素沉着、眼球震颤、蓝色巩膜、斜视等。
(1)先天性白内障:
出生后第一年发生的晶体部分或全部混浊,称为先天性白内障。先天性白内障是严重影响婴幼儿视力发育的常见眼病。由于病因比较复杂,先天性白内障在形态、混浊部位、混浊程度以及发病年龄方面有较大差异。本病有许多种类型,有不同的病因。为明确诊断,有时需做必要的实验室检查。由于先天性白内障在早期即可以发生剥夺性弱视,因此其治疗又不同于一般成人白内障。
(2)视神经萎缩:
视神经萎缩(opticatrophy)不是一种单独的疾病,它是视神经各种病变及其髓鞘或视网膜神经节细胞及其轴突等的损害,致使神经纤维丧失、神经胶质增生的最终结局,为病理学通用的名词。一般发生于视网膜至外侧膝状体之间的神经节细胞轴突变性。由于神经纤维的蜕变及萎缩,病人多有视功能的减退、视野的缩小。
(3)视盘炎:
视盘炎(papillitis)是紧邻眼球段的视神经的一种急性炎症,发病急剧,视力障碍严重,多累及双眼,很容易与视盘水肿相混淆。多发生在儿童或青壮年,以双眼多见,预后较好。
(4)眼球震颤:
眼球震颤(nystagmus),简称眼震。是一种不自主的、有节律性的、往返摆动的眼球运动。常由视觉系统、眼外肌、内耳迷路及中枢神经系统的疾病引起。眼震可依病因、临床特征和有关的神经眼科情况分为二大类:①知觉缺陷型眼震(sensorydefectnystagmus)如注视性眼震;②运动缺陷型眼震(motordefectnystamgus)如注视麻痹性眼震。
3、神经系统异常
约半数病例可有不同程度的神经系统异常,包括智力低下,痉挛性瘫痪和癫痫。
痉挛性瘫痪:
痉挛性瘫痪(spasticparalysis)又称为上运动神经元瘫、中枢性瘫痪。上运动神经元瘫痪特点:由于皮质运动区及下行的锥体束较集中地支配肌群,故病损常导致整个肢体瘫痪(单瘫,monoplegia)、一侧肢体瘫痪(偏瘫,hemiplegia)双侧病变可引起双下肢瘫痪(截瘫,paraplegia)或四肢瘫。患肢肌张力增高,腱反射亢进、浅反射减弱或消失,出现病理反射,无肌萎缩和肌束震颤,但长期瘫痪后可见废用性肌萎缩。
4、其他表现
萌牙延迟、栓状齿、阻生和恒牙冠形成异常、头发稀疏、头顶瘢痕脱发、指甲薄软伴纵横条纹等。此外罕见高腭弓、腭裂和唇裂、脊柱裂、侏儒、小头畸形等。
本病征可根据临床典型皮肤损害及其发展过程,结合血酸性粒细胞明显增高等特点做出临床诊断。进一步确诊可通过皮肤组织活检,
疾病病因:
一、发病原因
本病征由常染色体显性遗传或伴性联显性遗传。
常染色体显性遗传,是指缺陷基因呈显性表达,50%的子女都有发病的可能性。通常有以下几条规律:(1)受累者的父母中有一方受累;(2)受累者和未受累者所生的孩子中,受累和未受累的平均数相等;(3)父母中有一方受累而本人未受累时,他的子孙也不会受累;(4)男女受累的机会相等;(5)受累者子女中出现病症的发生率为50%。
伴性联显性遗传:性染色体显性遗传,除具有显性遗传的特征外,另外一个特征是性状表现与性别相联系。在遗传系谱图中,若男性为患者,女性正常,他们的女儿全部为患者,儿子都正常。上述现象,只有用X染色体显性遗传才能做出合理解释:由于显性致病基因存在于X染色体上,男性患者的基因为XBY,而男性的X染色体只传女儿,女儿从其父得到一条带显性致病基因的X染色体,全表现为患病;正常女性的基因型为XbXb,形成的配子只有Xb一种,儿子从其母得到一条带正常隐性基因的X的染色体,故表现正常。
二、发病机制
女性有两个X染色体,因此病情不严重,而男性异常基因位于仅有的一个X染色体上,因而病情严重,常在胎儿期即死亡,因此,临床上多见于女性患者。国内张玉昌等报告一组病例中曾有1例男孩。Carney报告女与男之比为97∶3,7/18患者染色体分析有异常。国内曾报道一1例患儿在胚胎期受放射线损伤,致基因突变,于出生2周后发病。
疾病预防:
小儿色素失调症预防
参照先天性疾病的预防方法,预防措施应从孕前贯穿至产前:
婚前体检在预防出生缺陷中起到积极的作用,作用大小取决于检查项目和内容,主要包括血清学检查(如乙肝病毒、梅毒螺旋体、艾滋病病毒)、生殖系统检查(如筛查宫颈炎症)、普通体检(如血压、心电图)以及询问疾病家族史、个人既往病史等,做好遗传病咨询工作。
孕妇尽可能避免危害因素,包括远离烟雾、酒精、药物、辐射、农药、噪音、挥发性有害气体、有毒有害重金属等。在妊娠期产前保健的过程中需要进行系统的出生缺陷筛查,包括定期的超声检查、血清学筛查等,必要时还要进行染色体检查。
一旦出现异常结果,需要明确是否要终止妊娠;胎儿在宫内的安危;出生后是否存在后遗症,是否可治疗,预后如何等等。采取切实可行的诊治措施。
所用产前诊断技术有:①羊水细胞培养及有关生化检查(羊膜穿刺时间以妊娠16~20周为宜);②孕妇血及羊水甲胎蛋白测定;③超声波显像(妊娠4个月左右即可应用);④X线检查(妊娠5个月后),对诊断胎儿骨骼畸形有利;⑤绒毛细胞的性染色质测定(受孕40~70天时),预测胎儿性别,以帮助对X连锁遗传病的诊断;⑥应用基因连锁分析;⑦胎儿镜检查。
通过以上技术的应用,防止患有严重遗传病和先天性畸形胎儿的出生。
疾病鉴别:
小儿色素失调症鉴别
小儿色素失调症患者在疱疹大疱期应注意与大疱性表皮松解症、儿童期的类天疱疮等鉴别,色素沉着期应与Franceshetti-Jadassohn综合征鉴别,后者为网状色素沉着,无炎症变化,并伴足跖角化过度及血管舒张,出汗变化,两性均可发病。
1.大疱性表皮松解症
大疱性表皮松解症(EB,Epidermolysis bullosa)是一种罕见的遗传疾病,表现为皮肤非常脆弱,因日常的轻微摩擦而反复发作水疱。这种病不传染。大约5万个新生儿中会有一个患EB。所有的种族都会患EB,并且男女比例相同。
2.儿童期的类天疱疮
皮肤损害好发于胸腹、腋下、腹股沟区及四肢屈侧。在红斑的基础上或正常皮肤上出现张力性大疱,蚕豆至核桃大甚至更大些,半球形,疱壁紧张而较厚,疱液呈浆液性,偶呈血性,不易破裂,破后糜烂面亦较易愈合,尼科尔斯基氏征(加压划过皮肤引起上皮剥脱的现象)阴性。小部分患者可有口腔粘膜损害,但较轻微,全身症状较轻,可有不同程度的瘙痒。病程慢性。
疾病检查:
一、实验室检查
1、血象变化
小儿色素失调症在大疱期有外周血白细胞计数升高,约有四分之三的患者嗜酸粒细胞增高,个别最高计数可占白细胞总数的65%。
2、皮肤活检
小儿色素失调症皮肤组织病理所见如下:
(1)红斑期:
表皮呈海绵状态,可以看到在角层下面有水疱,疱内有大量酸性细胞,真皮有带状血管周围炎性浸润。
(2)疣状增生期:
棘层增厚,不规则的乳头瘤样增生,有角化过度或角化不良细胞,棘层细胞排列成漩涡状。
基底细胞不断增殖形成棘层细胞,一般约4~8层。棘细胞表面有许多细小的突起,并与相邻细胞的突起相连,形成细胞间桥(Intercellular bridge),细胞间桥上并可见着色较深的梭形小颗粒---桥粒(Desmosome)。细胞间桥粒很突出,像棘突一样。故称棘层。正常皮肤的棘突在高倍镜下看不清楚,细胞间水肿时则清晰可见。
乳头瘤样增生:表层可见米粒或绿豆大小的凸起的疙瘩。
角化过度:角质层异常增厚。
(3)色素异常期:
在真皮上部有许多的噬色素细胞及血管充血反应,可有黑素细胞树枝状突在基底膜下被真皮巨噬细胞吞噬的现象。其底层色素减退,细胞空泡化和变性,但亦有些病例基底层细胞可见大量色素。
二、辅助检查
常规做X线胸片、腹部B超、脑电图检查,可有异常脑波形。眼底检查见视神经萎缩、视网膜出血、色素沉着等病变。
疾病就诊:
疾病治疗:
小儿色素失调症一般治疗
一、治疗
小儿色素失调症患者的皮肤损害大多能自然消退,不需要特意采取用药治疗,值得注意的是色素改变的持续时间长短有很大差异。另外,在水疱期应该注意防止继发感染,可外用含肾上腺皮质激素类的抗生素软膏。眼底病变者用光凝固疗法有一定疗效。
以下几种软膏属于含肾上腺皮质激素类的抗生素软膏。
1.丝白祛斑软膏
功能主治:活血化瘀,祛风消斑。适用于气血瘀滞,肌肤失养所致的黄褐斑。用法用量:涂于面部及患处,一日2次,配合按摩3~5分钟。
2.参皇软膏
功能主治:养血润燥,祛风。用于血虚风燥,肌肤失养所致的手足皲裂、干性脂溢性皮炎、皮肤干燥。用法用量:涂患处,一日2~3次。
3.复方蛇脂软膏
功能主治:养阴润燥,愈裂敛疮。用于阴津不足,肌肤失养所致的手足皲裂,皮肤干燥症。用法用量:外用,一日2~3次,涂患处。
若伴有智能低下,仅以加强训练为主,其他眼、骨骼和中枢神经系统并发症有些无法治疗,有些可作对症处理。
二、预后
本病征男性患者常早期死亡,女性患者多为良性经过,除原有的畸形外,到青春期可望自然痊愈。
疾病护理:
小儿色素失调症一般护理
一、护理
保持皮肤局部清洁卫生,防止水疱磨擦破裂,以发挥皮肤屏障作用而避免感染。较小的水疱可保守治疗,抬高患肢,减少行走、站立或借助轮椅行动。
二、局部护理
已破溃者,用0.1%新洁尔灭消毒后,局部敷自制胰岛素无菌纱布(1%稀释碘液100ml、胰岛素24U、庆大霉素16万U、山莨菪碱20mg),4~6h更换1次,可促进局部组织对葡萄糖的利用,抑制脂肪分解,破坏细胞赖以生存的环境,加快组织修复和创面的愈合。较大且未破溃的水疱,在无菌操作下用5ml注射器抽空水疱,外用胰岛素湿敷,并用无菌纱布加压包扎以减少渗出。
疾病饮食:
小儿色素失调症饮食原则
小儿色素失调症饮食
1.避免过多的晒太阳,避免局部皮肤的摩擦刺激,避免搔抓。
2.饮食要注重清淡,味道爽口。新鲜蔬菜如青菜、大白菜、萝卜、胡萝卜、西红柿等,可以供给多种维生素和无机盐,有利于机体代谢功能的修复,促进皮肤的新陈代谢。
3.避免辛辣刺激食物,避免油炸煎烤类食物,以及方便面等含有防腐剂的预包装食物。







