新生儿先天性胆道闭锁简介:先天性胆道闭锁(congenital biliary atresia)是新生儿时期梗阻性黄疸的主要病因之一。并非少见,发病率在日本和我国较欧美高,病因尚不清楚。本病的临床症状(黄疸、大便灰白色)往往在出生后1周至数周有表现,一些患儿出生后大便一直呈正常颜色,直到满月才逐渐变白,因此,认为胆道闭锁为出生后形成,而非先天疾病。
- 发病部位
- 传染性
- 治愈率
- 多发人群
- 相关症状
- 并发疾病
- 肝
- 无传染性
- 85%
- 新生儿
- 胆红素升高,灰白大便,胆道闭锁
- 肝硬化,消化道出血,贫血
- 挂号科室
- 治疗方法
- 治疗周期
- 治疗费用
- 临床检查
- 无
- 消化内科,肝胆外科,儿科
- 手术治疗 药物治疗
- 3-5月
- 市三甲医院约(10000-50000元)
- T管造影,肝功能,血清总胆红素
- 常见药品
- 注射用头孢曲松钠他唑巴坦钠,注射用头孢地嗪钠
- 在线购药
疾病症状:
新生儿先天性胆道闭锁症状
1.黄疸
黄疸为首发症状,一般在生后1~2周开始逐渐显露。少数病例要到3~4周后才开始,但亦有在第1周内出现黄疸的病例。黄疸出现后,通常即不消退,且日益加深,皮肤变成金黄色甚至褐色,黏膜、巩膜亦显著发黄,至晚期甚至泪液及唾液也呈黄色。
2.粪色改变
小儿出生后初数天大多数无异常表现,粪便色泽正常。粪便在黄疸出现的同一时期变成淡黄色,逐渐更趋黄白色,或变成陶土样灰白色,但是在病程进行中,有时又可转变为黄白色,据报道胆道闭锁病儿有15%在生后1个月才排白色便。到晚期,由于胆色素在血液和其他器官内浓度增高,少量胆色素能经过肠腺而排入肠腔,使部分大便呈淡黄色。
3.尿色改变
尿的颜色随着黄疸的加重而变深,犹如红茶色,将尿布染色成黄色。
4.皮肤瘙痒
皮肤可因瘙痒而有抓痕。
5.肝脏肿大
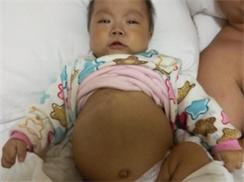
腹部异常膨隆,肝脏肿大显著,可比正常大1~2倍,尤其肝右叶,其下缘可超过脐平线达右髂窝,病程越长(4~5个月或更长者)肝脏亦越大,边缘非常清晰,扪诊时肝质地坚硬。几乎所有病例脾脏均有肿大,边缘在肋缘水平或以下数厘米。腹壁静脉均显露。极晚期病例,腹腔内可有一定量的腹水,以致叩诊有移动性浊音。
6.全身情况
病儿的营养发育一般在3~4个月内尚无多大变化,进奶好,无恶心、呕吐等消化道症状。身长、体重与正常婴儿无甚差别,偶而小儿精神倦怠,动作及反应较健康婴儿稍为迟钝;病程到5~6个月者,外表虽可能尚好,但体格发育已开始变慢,精神萎靡。由于血清中凝血酶原减少的结果,有些病例已表现有出血倾向、皮肤瘀斑、鼻出血等。各种脂溶性维生素缺乏的现象均可表现出来;维生素A缺乏时,出现于眼病和身体其他部分的上皮角质变化;维生素D缺乏可伴发佝偻病或其他后遗症。胆道闭锁病儿大多数在1岁左右,因肝硬化、门脉高压、肝昏迷而死亡。
胆道闭锁主要症状是持续黄疸,灰白色粪便,黄疸尿,腹部隆起,肝脾大,血清胆红素升高,总胆红素、直接胆红素显著升高,碱性磷酸酶升高,ALT轻度升高,尿胆红质阳性,粪胆素阴性,据此可做出诊断。B型超声波腹部检查、肝脏核素动态检查及十二指肠液胆红素检查,可判断胆道闭锁的病理类型,显示胆道形态与功能,并与肝炎鉴别。
疾病病因:
一、发病原因
胆道闭锁病因较复杂,仍不十分清楚,有先天性胆道发育不良、病毒感染、胰胆管合流异常、胆汁酸代谢障碍等学说。
1.先天性发育异常
本病以往多认为是一种先天性胆管发育异常,但近年来经病理及临床研究认为这一学说并非完全可靠。临床上常见的先天畸形,如肛门闭锁、肠闭锁、食管闭锁等,常伴发其他畸形,而胆道闭锁则少有伴发畸形;在胎儿尸解中,亦从未发现胆道闭锁畸形。本病的临床症状有时在生后数周后才开始出现,或在生理性黄疸消退后再现黄疸。有人在做胆道闭锁手术时,探查肝门部,即使在所谓“不能手术型”中也能见到细小的索条状胆道残迹,组织切片可见胆管内腔、胆管上皮、残存的胆色素及炎性细胞浸润等。进一步说明胆道闭锁并不是一种先天性发育畸形,而是在出生前后出现的一种疾病。
2.感染因素
有人提出胆道闭锁、新生儿肝炎及胆总管囊肿均系病毒感染引起,属同一病变,只是病变部位不同而已。肝脏及胆道经病毒感染以后,肝脏呈巨细胞性变,胆管上皮损坏,导致管腔阻塞,形成胆道闭锁或胆总管囊肿,炎症亦可因产生胆管周围纤维性变和进行性胆管闭塞。目前有较多的报告提到巨细胞病毒感染与胆道闭锁、胆总管囊肿发病关系密切。
3.先天性胰管胆管合流异常
胰管胆管合流异常是指在胚胎期胰管和胆管不在十二指肠壁内汇合而在壁外汇合的先天畸形,它不仅是先天性胆总管囊肿、胆管结石、胰腺结石、胰腺炎、胆道癌、胰腺癌的重要病因之一,亦有报告胰管胆管合流异常亦可导致胆道闭锁。
二、发病机制
分为肝内型和肝外型两类,前者发病极少,国内尚未见报道;肝外型又分6型。通常将Ⅰ、Ⅱ、Ⅲ型称为“不可吻合型”、或手术效果不理想型,占80%~90%,治疗乏术,预后甚差;而Ⅳ、Ⅴ、Ⅵ称为可吻合型,占10%~20%。6型胆道闭锁中,认为Ⅰ、Ⅱ型为胆道发育不良,是炎症损害胆管上皮,发生纤维性变,管腔逐渐狭窄,但未完全闭锁,如病变逐渐好转,有恢复通畅的可能,若炎症继续发展,则整个胆道完全闭锁。第Ⅲ型为真正的胆道闭锁,外胆道严重受累,上皮完全损坏,全部结构发生纤维化,因胆管完全消失,在肝、十二指肠韧带中及肝门处均无肉眼可见有腔隙的通道,组织切片偶可见少量的黏膜组织,不能施行吻合手术,第Ⅳ、Ⅴ、Ⅵ型则为胆道中断,即肝外胆道终于盲闭部位,盲袋内有胆汁与肝相通,故可施行吻合手术。本症患儿肝脏呈胆汁性肝硬化,肝内胆小管增生,管内有严重胆栓,有时小胆管胀破,胆汁泛滥成片,肝细胞及毛细胆管内亦严重淤胆,肝细胞可有巨细胞变,门脉区纤维化。
疾病预防:
新生儿先天性胆道闭锁预防
目前因病因尚不清楚,尚无确切预防措施。预防措施应从孕前贯穿至产前:
婚前体检在预防出生缺陷中起到积极的作用,作用大小取决于检查项目和内容,主要包括血清学检查(如乙肝病毒、梅毒螺旋体、艾滋病病毒)、生殖系统检查(如筛查宫颈炎症)、普通体检(如血压、心电图)以及询问疾病家族史、个人既往病史等,做好遗传病咨询工作。
孕妇尽可能避免危害因素,包括远离烟雾、酒精、药物、辐射、农药、噪音、挥发性有害气体、有毒有害重金属等。在妊娠期产前保健的过程中需要进行系统的出生缺陷筛查,包括定期的超声检查、血清学筛查等,必要时还要进行染色体检查。
一旦出现异常结果,需要明确是否要终止妊娠;胎儿在宫内的安危;出生后是否存在后遗症,是否可治疗,预后如何等等。采取切实可行的诊治措施。
疾病鉴别:
新生儿先天性胆道闭锁鉴别
主要与以下疾病相鉴别:
1.新生儿肝炎
本病与新生儿肝炎的鉴别最困难。约20%的新生儿肝炎在疾病发展过程中,胆道完全性阻塞,有阻塞性黄疸的表现。除黄疸不退外,也可有尿色加深,灰白色粪便,极似胆道闭锁。但此类病儿大部分肝外胆管正常,很少脾肿大。经一般治疗有80%可痊愈。多数新生儿肝炎经4~5个月后,由于胆汁疏通排泄,黄疸逐渐减退,所以通过长时间的临床观察,可做出鉴别诊断。但是胆道闭锁于生后2个月内,若能接受胆道重建手术治疗,一般可以获得良好的胆汁引流效果。而超过2个月行手术时,胆汁性肝硬化常已造成不可逆的肝脏损害,尽管可以重建胆道,但预后不佳。胆道闭锁与新生儿肝炎临床鉴别的要点:
(1)性别:
肝炎男婴比女婴多,而胆道闭锁女婴较男婴多。
(2)黄疸:
肝炎一般较轻,黄疸有波动性改变,胆道闭锁的黄疸为持续性加重,无间歇期。
(3)粪便:
肝炎为黄色软便,胆道闭锁较早出现白陶土色便且持续时间较久。
(4)体征:
肝炎者肝大不及胆道闭锁,胆道闭锁者肝常在肋下4cm以上,质坚韧,边缘钝,常伴脾肿大。
(5)病程:
新生儿肝炎于生后半年,多能逐渐好转、痊愈,而胆道闭锁少有活1年以上者。
2.新生儿溶血症
在我国主要病因是ABO血型不合,而Rh血型不合者少见。此症早期表现与胆道闭锁相似,有黄疸、肝脾肿大等,但其特点是在出生时,婴儿皮肤呈金黄色,有显著贫血表现,肌张力松弛及神经系统症状,产生核黄疸可危及生命。末梢血象检查有大量有核红细胞,随着病儿长大,血象多自行或在输血后恢复正常,黄疸逐渐减轻。粪便色泽正常。
3.母乳性黄疸
一般在生后4~7天黄疸明显加重,2~3周黄疸渐减轻,维持低水平3~12周,停止哺乳2~4天后,高胆红素血症迅速消退,哺乳停止后6~9天黄疸消失,本病临床上无肝脾肿大及灰白色粪便。
4.先天性胆总管扩张症
本病亦可在新生儿时期出现黄疸,多为囊肿型,常以腹胀或上腹部包块而就诊,B型超声可见胆总管囊性扩张。当囊肿较小而不易扪及时,临床上有误诊为胆道闭锁者。
5.胆总管下端淋巴结肿大压迫及
上部肠道梗阻所致黄疸 肝外胆管附近的肿物或胆总管下端旁淋巴结肿大,可以压迫胆道而发生阻塞性黄疸,这类病例胆总管及胆囊皆有轻度扩张,可经B型超声证实。此外,先天性十二指肠闭锁、环状胰腺及先天性肥厚性幽门狭窄等部分病例亦可并发黄疸,此类疾病除黄疸外,临床上有原发病的表现,不难鉴别。
除上述黄疸病儿外,亦应与感染性黄疸及酶代谢异常所引起的黄疸进行鉴别。
疾病检查:
一、检查
1.血清胆红素测定
血清胆红素升高,特别是直接胆红素显著升高。血清胆红素达85~340µmol/L(5~20m/dl),动态观察可持续升高。
2.肝功能测定
生后3个月做硫酸锌浊度试验(ZnTT)和麝香草酚浊度试验(TTT)。多数呈阳性。脑磷脂絮状试验比ZnTT、TTT较晚,呈阳性。ALT、AST多数显示轻度或中等度升高,很少超过500U。乳酸脱氢酶及亮氨酸氨基酞酶多为正常或轻度升高。碱性磷酸酶在出生3个月后,全部病例均升高,一般在20U(金氏)以上,超过40U(金氏)即有诊断意义,并随着月龄的增加而增高。
3.尿胆素、尿胆原测定
粪便尿胆素及粪胆素反应阴性,尿中亦不含尿胆红素及粪胆素。后期部分血清胆红素可通过肠壁渗入肠腔内,并生成少量尿胆原及粪胆原,氧化后变为尿胆素及粪胆素。
4.血清5-核苷酸酶测定
5-核苷酸酶活性明显增高。胆道闭锁病儿均高于正常值上限15U,33.33%病儿高于50U,新生儿肝炎病儿均低于50U,这一结果与病理组织学改变亦相一致,即胆道闭锁胆管增生严重,与新生儿肝炎比较差异显著,可测定5-核苷酸酶,有助于胆道闭锁的早期诊断。
5.血清胆酸测定
胆道闭锁病儿血清中胆酸明显增高,动态观察有助于与新生儿肝炎的鉴别诊断。
6.血清甲胎蛋白(AFP)测定
AFP为正常胎儿肝脏所制造,出生1个月后自然消退。胆道闭锁主要为胆管上皮增生,无肝细胞增生,不能合成AFP,定性试验为阴性,偶为阳性,其平均值很低,新生儿肝炎时肝细胞增生,AFP的合成增加,血中AFP增高。用放射免疫扩散法,连续定量测定,高峰大于4mg/dl可诊断为新生儿肝炎。
7.血浆低密度脂蛋白(LP-x)试验
LP-x是阻塞性黄疸病人血清中的一种正常的低比重脂蛋白,在胆道闭锁时胆汁在肝内淤滞,血清中LP-x明显增高。
8.红细胞过氧化氢溶血酶试验
在胆道梗阻时脂溶性维生素E缺乏,红细胞膜缺乏维生素E时,失去维生素E的氧化作用,不能防止H2O2所诱发的溶血。如果溶血率增高,间接证明维生素E缺乏,说明梗阻的程度。正常婴儿溶血<20%,若溶血在80%以上者则为阳性。
9.十二指肠引流液中胆红素测定
本方法原理是胆道闭锁病儿胆汁不能进入消化道,十二指肠液中不含胆色素。采用带金属头的新生儿十二指肠引流管,经鼻腔(或口腔)插入胃内,抽尽胃液,置病儿于右侧卧位,髋部略垫高,注入清水20ml以刺激胃蠕动。在X线荧光屏下继续插管,使金属头进入十二指肠第二段。抽取十二指肠液,在抽完第1管后(胆汁装入试管),从引流管注入33%硫酸镁2~5ml/kg,随后每隔15min抽取十二指肠液,分别装入“甲”、“乙”、“丙”管,检查pH值、白细胞和胆红素。李穗生报告19例十二指肠液不含胆红素者中,18例确诊为胆道闭锁,11例十二指肠液含胆红素者中2例确诊为胆道闭锁,此2例为重度黄疸病儿,与血清胆红素过高,从肠壁渗入肠腔有关。此法可获90%确诊率,有助于胆道闭锁的早期诊断。
二、诊断标准
1.B型超声
肝外胆道多不能探查,胆囊多不显像或显著瘪小,动态观察胆囊进食前后的变化,更有助于诊断。
2.肝胆核素动态检查
(1)131I标记玫瑰红排泄试验:90%以上的胆道闭锁131I随粪便的排泄量在5%以下,新生儿肝炎几乎全部都在10%以上。
(2)99mTc肝胆显像:有报告在26例胆道闭锁病儿中24例行肝胆核素检查,全部肝外胆道和肠道均无放射性99mTc出现,诊断为胆道闭锁,无一例漏诊。
3.肝脏穿刺检查
经皮肝穿活检由于穿刺针及操作技术的改进,少有出血及胆汁漏等并发症,可有效地诊断本病,诊断率达60%~92%。
4.经皮肝穿胆管造影(FTC)
PTC检查不受黄疸程度及肝外胆道引流状态的影响,成功的造影可清晰显示完整的肝内、外胆管影像。新生儿及婴幼儿期因其胆管解剖学特点,PTC成功率较年长儿为低。
(1)术前做PTC检查的目的:胆道闭锁病儿术前做PTC检查的目的是:
①鉴别新生儿肝炎与胆道闭锁。
②了解肝内胆管结构。
③判断胆道闭锁的类型。
④为选择手术方法提供依据。
(2)术后做PTC的目的:术后做PTC的目的是:
①了解吻合口有无狭窄。
②估计预后。
③再次手术的选择。
PTC比较安全,操作较简易,但仍有一定的创伤性,且可并发胆汁漏性腹膜炎、腹腔内出血、高热及气胸。有人报告前两种并发症的发生率为1%~2%,应严格掌握指征。
5.腹腔镜检查
在麻醉下做人工气腹后,经腹壁小切口插入腹腔镜,观察腹腔器官及组织,在检查上腹部时,应安置胃管吸空胃内容。腹腔镜对鉴别新生儿肝炎与胆道闭锁有一定意义。可观察肝脏的颜色、大小及形态结构。找不到胆囊或胆囊苍白瘪小时,多可确诊为胆道闭锁。若尚未见到胆囊,可用一细针穿刺行胆管造影术,亦可用细针或细塑料管经过腹壁肝脏及胆囊床插入胆囊腔内行造影,从而获悉胆道情况。若造影显示肝外胆管开放,并有造影剂流注十二指肠者,可排除肝外胆道闭锁,亦可在腹腔镜下取肝组织活检。
6.经纤维内窥镜逆行性胰管、胆管造影检查(ERCP)
该项检查不仅能对胆道闭锁、胆道发育不良及新生儿肝炎做出诊断(即胆道未显影者应考虑胆道闭锁),并可显示胰管的形态及走行,为有无胰管、胆管合流异常提供影像特征。
疾病就诊:
疾病治疗:
新生儿先天性胆道闭锁一般治疗
一、治疗
1.手术治疗
一旦确诊胆道闭锁,手术是惟一的治疗方法,凡确定诊断或未能排除本病均应及早行手术治疗,进行胆道重建。出生60天内是重建胆道适宜的手术时机,超过3个月继发成胆汁性肝硬化,肝功能损害不可逆,手术后效果差。
(1)手术适应证:
①直接胆红素持续升高3周以上。
②排白陶土或淡黄色大便2周。
③肝脏明显硬于同龄儿。
(2)手术方式:吻合术为主要手术方式,分别为:
①肝门-十二指肠吻合术。
②肝门-空肠Roux-Y吻合术。
③肝门-胆囊吻合术。
④肝移植术:晚期肝损害不可逆时,可施行肝移植术。
2.术后治疗
术后需促进胆汁分泌,预防术后胆管炎,术后宜静滴头孢菌素及氨基糖苷类等抗生素。术后利胆可用去氢胆酸与泼尼松龙,效果较好,亦有报道推荐用前列腺素E和高血糖素的,术后若黄疸不退,或退而复现,均应在2个月内再作手术。纠正术后氨基酸代谢异常,保证热量、必需脂肪酸、氨基酸、脂溶性维生素及铁、锌等微量元素的供给。
二、预后
有报告在生后60天以内手术者其黄疸消退率在90%以上,而在生后90~120天以上手术者,黄疸消退率在30%以下,即使手术做到良好的胆汁引流,也难免术后死于肝功能衰竭,故胆道闭锁手术的时间,最好在生后6~10周,不宜超过生后90天。
疾病护理:
新生儿先天性胆道闭锁一般护理
新生儿先天性胆道闭锁护理
1.尽量让孩子保持安静,避免过分哭闹,保证充足的睡眠。
2.居室内保持空气流通,患儿尽量避免到人多拥挤的公共场所逗留,以减少呼吸道感染的机会。应随天气冷暖及时增减衣服,密切注意预防感冒。
3.保持大便能畅,若大便干燥、排便困难时,过分用力会增加腹压,加重心脏的负担,甚至会产生严重后果。
疾病饮食:
新生儿先天性胆道闭锁饮食原则
新生儿先天性胆道闭锁饮食
正常哺乳。







