新生儿颅内出血简介:新生儿颅内出血(intracraninal hemorrhage of newborn)是新生儿常见的严重疾病,是常见的一种脑损伤,系由产伤和缺氧引起,也是造成围生新生儿死亡的主要原因之一。部位包括硬膜下出血、蛛网膜下腔出血、脑室周围室管膜下-脑室内出血、小脑出血和脑实质出血。以前以室管膜下-脑室内出血最常见,预后较差。近年由于产科技术的进步,产伤所致的硬膜下出血明显减少,早产儿缺氧所致的脑室周围-脑室内出血已成为新生儿颅内出血最常见的类型。新生儿颅内出血死亡率高,是新生儿早期死亡的主要原因之一,部分存活的小儿常常有各种神经系统的严重后遗症,如脑积水、脑性瘫痪、癫痫和智力障碍等,应积极防治。
- 发病部位
- 传染性
- 治愈率
- 多发人群
- 相关症状
- 并发疾病
- 新生儿颅内出血症,出血性脑血管病,出血性卒中
- 颅脑
- 无传染性
- 10%
- 常见于早产儿、足月儿、异常...
- 面色苍白,木僵,颅内压增高
- 癫痫
- 挂号科室
- 治疗方法
- 治疗周期
- 治疗费用
- 临床检查
- 有
- 儿科,脑外科
- 药物、输血、手术治疗
- 7-14天
- 不同医院收费标准不一致,市三甲医院约(10000-50000元)
- 颅脑MRI,头颅平片,大生化检查
- 常见药品
- 维生素K1注射液,注射用氨甲环酸
- 在线购药
疾病症状:
一、症状
1.颅内出血共同的临床表现
颅内出血的临床表现与出血部位,出血程度有关,主要表现为中枢神经系统的兴奋,抑制症状,多在出生后3天内出现。
1)兴奋症状:
早期常见:颅内压增高表现如前囟隆起,颅缝增宽,头围增加;意识形态改变,易激惹,过度兴奋,烦躁,脑性尖叫,惊厥等;眼症状如凝视,斜视,眼球上转困难,眼球震颤;肌张力早期增高等。
2)抑制状态:
随着病情发展,意识障碍则出现抑制状态,如淡漠,嗜睡,昏迷,肌张力低下,拥抱反射减弱或消失;常有面色苍白,青紫,前囟饱满或隆起,双瞳孔大小不等或对光反射消失和散大;呼吸障碍改变,呼吸节律由增快到缓慢,不规则或呼吸暂停等;原始反射减弱或消失等表现。
3)其他:
如贫血和无原因可解释的黄疸等等。
2.各部位出血的临床特点
各类型颅内出血的不同临床特点如下。
1)硬膜下出血:
特点为多数系产伤,出血量大,产伤致天幕,大脑镰撕裂和大脑表浅静脉破裂所造成的急性大量出血,在数分钟或几小时内神经系统症状恶化,呼吸停止死亡;亚急性者,在出生24h后出现症状,以惊厥为主,有局灶性脑征,如偏瘫,眼斜向瘫痪侧等;亦有症状在新生儿期不明显,而在出生数月后产生慢性硬脑膜下积液,有惊厥发作,发育迟缓和贫血等。
小脑幕上出血先表现为激惹,脑性尖叫,两眼凝视惊厥等兴奋表现,病情进一步发展,可出现抑制状态,小脑幕下出血因出血灶压迫延髓,可出现意识障碍,呼吸不规则,阵发性呼吸暂停甚至呼吸停止,肌张力低下。
2)蛛网膜下腔出血:
多见于早产儿,常有窒息史,可为原发,也可为脑室内出血或硬膜下出血时血液流入蛛网膜下腔所致,原发性蛛网膜下腔出血,出血起源于蛛网膜下腔内的桥静脉,典型症状是在生后第2天发作惊厥,发作间歇情况良好,大多数预后良好,个别病例可因粘连而出现脑积水后遗症,少量出血者无症状,或仅有易激惹,肌张力低下,常在1周内恢复,出血量多者症状明显,可出现惊厥,但惊厥间期神志清楚,蛛网膜下腔出血不易压迫脑干,故预后较好,但出血严重者也可病情迅速恶化甚至短期内死亡,主要的后遗症为交通性或阻塞性脑积水。
3)脑实质出血:
多为早产儿,多因小静脉栓塞后使毛细血管压力增高,破裂而出血,如出血部位在脑干,则早期可发生瞳孔变化,呼吸不规则和心动过缓等,前囟张力可不高,主要后遗症为脑瘫,癫痫和精神发育迟缓,由于支配下肢的神经传导束临近侧脑室,向外依次为躯干,上肢,面部神经的传导束,因此下肢运动障碍较多见,出血部位可液化行程囊肿,如囊肿与脑室相通称之为脑穿通性囊肿。
4)脑室周围及脑室内出血:
多见于早产儿和出生时有窒息史者,大部分在出生3天内发病,症状轻重不一,最常见症状为Moro反射消失,肌张力低下,淡漠及呼吸暂停,严重者可急剧恶化,在数分钟或数小时内进入昏迷,抽搐,四肢肌张力低下,前囟饱满,瞳孔对光反射消失,呼吸暂停等,出血量多者有贫血,血压不升。
二、诊断
1、病史
孕龄不满32周,体重不足1500g,易发生脑室管膜下出血及脑室出血,发病率可达40%~50%,多发生于3日以内。
2、临床表现
常无兴奋过程,而抑制症状明显,如拒奶,嗜睡,反应低下,肌张力低下,拥抱反射消失,经常出现阵发性呼吸节律不整及呼吸暂停,伴发绀,晚期出现惊厥及昏迷,面色苍白,前囱膨隆,双眼凝视,瞳孔不等或散大固定,光反射消失。
3、辅助检查
IVH的诊断除结合围生期缺氧或外伤病史及依靠临床表现的识别和影像学检查,早产儿临床症状和体征较少,影像学检查头颅CT,B超是IVH的主要诊断手段,根据头颅B超或CT检查结果能精确的了解病变类型,部位及程度,并做出分级诊断和对预后作出估价。
疾病病因:
一、病因
1.缺氧缺血
一切在产前,产程中和产后可以引起胎儿或新生儿缺氧,窒息,缺血的因素,缺氧缺血性脑病常导致缺氧性颅内出血,早产儿多见,胎龄越小发生率越高,可因宫内窘迫,产时和产后窒息,脐绕颈,胎盘早剥等,缺氧缺血时出现代谢性酸中毒,致血管壁通透性增加,血液外溢,多为渗血或点状出血,出血量常不大而出血范围较广和分散,导致室管膜下出血,脑实质点状出血,蛛网膜下腔出血。
2.产伤
胎儿头部受到挤压是产伤性颅内出血的重要原因,以足月儿,巨大儿多见,可因胎头过大,产道过小,头盆不称,臀位产,产道阻力过大,急产,高位产钳,吸引器助产等,使头部受挤压,牵拉而引起颅内血管撕裂,出血,出血部位以硬脑膜下多见。
3.其他
颅内先天性血管畸形或全身出血性疾病,如某些凝血因子表达减少也可引起颅内出血或加重IVH,如维生素K依赖的凝血因子缺乏,血小板减少等,可引起颅内出血,快速扩容,输入高渗液体,血压波动过大,机械通气不当,吸气峰压或呼气末正压过高等医源性因素也在一定程度上促使颅内出血的发生。
二、发病机制
1.产伤性颅内出血
分娩过程中胎头所受压力过大,局部压力不均或头颅在短时间内变形过速者均可导致硬脑膜下出血,主要由产伤引起的大脑镰,小脑天幕撕裂而致,大脑大静脉或大脑上静脉破裂,血液汇集于脑底部可压迫延脑,促致死亡,顶骨,枕骨鳞部和颅底骨折常伤及脑神经并伴硬脑膜下出血,脑表面静脉撕裂常伴蛛网膜下腔出血。
在臀位产的患儿中,最严重的产伤类型就是枕骨分离伴后颅凹出血和小脑撕裂,早产儿颅骨较软,外部压力压迫枕部也可导致顶骨下枕骨向前移位,扭曲窦汇和枕窦,从而引起小脑出血,这种情况常发生在臀位牵引,产钳分娩和应用面罩加压通气时。
硬脑膜外出血很少见,主要是产钳使颅骨内板与硬脑膜分离时脑膜中动脉破裂所致。
2.缺氧缺血性颅内出血
(1)毛细血管通透性增加:
缺氧和酸中毒直接损伤毛细血管内皮细胞,使其通透性增加或破裂出血。
(2)自主调节功能障碍:
缺氧和酸中毒损伤脑血管自主调节功能,形成压力被动性脑电流,当体循环压力升高时,脑血流量增加,导致毛细血管破裂,相反在血压下降时,脑血流量减少而致缺血性改变,缺血坏死区内可有出血灶。
(3)早产:
所有的脑部缺氧病变都是依向心性发展,早产儿最易因低氧导致毛细血管损伤,≤32周早产儿在大脑侧脑室和第四脑室周围的室管膜下以及小脑软脑膜下的外颗粒层均留存有胚胎生发层基质,而胎龄越小室管膜下生发层组织的原始神经细胞和仅有一层内皮细胞的血管越丰富,该组织是一个未成熟的毛细血管网,其血管壁仅有一层内皮细胞,这些小血管缺乏结缔组织支持,缺乏胶原组织支撑,小毛细管脆弱,且呈特有的U型血流方向,对缺氧,高碳酸血症及酸中毒极敏感,当动脉压突然升高时即可导致毛细管破裂出血,室管膜下血液向内可穿破室管膜引起脑室内出血,同时也可从第四脑室溢出进入蛛网膜下腔,脑室周围纤溶系统活跃,故向外可扩散到白质致脑实质出血,脑室周围静脉系统呈U形,当缺氧或血压下降,血流改变方向时即易引起血液淤滞,毛细血管床压力增加而破裂;部分足月儿在室管膜下亦仍残留生发层基质,故也可能发生出血,而其脑室内出血则大多来自脉络丛。
近足月者脑室成熟,对缺氧较有抵抗力,而幸免于死者,其白质及大脑皮质的边缘部可形成许多空洞,足月儿的大脑皮质对缺氧仍较敏感,当循环衰竭或静脉持续高压,白质边缘区容易发生梗死及(或)出血,脉络丛血管破裂可导致脑室内出血。
3.医源性颅内出血
过多搬动婴儿,输注高渗液体或输液过快,频繁吸引和气胸等均可使血压急剧上升引致脑血流变化而造成颅内出血。
疾病预防:
新生儿颅内出血预防
出生前应防止早产及避免窒息。
1、做好孕妇保健工作
避免早产,提高产科技术,减少新生儿窒息和产伤,对有出血性疾病的孕妇及时给予治疗, 孕妇须绝对卧床以减少子宫收缩,并可用拟β-肾上腺素能类药物如羟苄麻黄碱(Ritodrine)以推迟分娩。
2、提高医护质量
避免各种可能导致医源性颅内出血的因素发生,产程中对胎儿进行监护,如见宫内缺氧及出生时窒息,均及时抢救,分娩时尽量避免产伤,必要时作剖宫产。
3、对可能早产的孕妇
宜在分娩前3天内应用地塞米松以促进肺成熟及减少呼吸窒息综合征的危险,预防出血倾向,可于分娩前10小时缓慢静注苯巴50mg,并在产前4~15小时顿服维生素K15~30mg。
4、目前并未证明孕妇或新生儿预防性给予引朵美辛
止血敏,VitE等药可预防生发基质—脑室内出血发生,对<1500g的未成熟儿生后6小时内可用苯巴比妥降低脑代谢率,清除自由基,减少脑血流量,抑制血压急剧上升。
对于母乳喂养者应指导乳母多吃绿叶蔬苯及新鲜水果,对经常腹泻服抗生素者应给维生素K50~100μg/天,或每月注射维生素K1mg,患阻塞性黄疸或婴儿肝炎者,应给维持素K1缺乏所致的颅内出血。
首先要诊断明确,轻型颅内出血几乎全部存活,后遗症0~10%;中型死亡率5%~15%,后遗症15%~25%;重型死亡率达50%~65%,后遗症65%~100%,常见的后遗症有脑积水,脑穿通性囊变,运动和智力障碍,四肢瘫痪,癫痫,肌张力低下等。
疾病鉴别:
新生儿颅内出血鉴别
1.颅内出血的脑性缺氧以呼吸浅表不规则或暂停为多见;
而肺性缺氧以气急,鼻煽和三凹征为主,给氧和啼哭后青紫改善;心性缺氧往往呼吸深度增加,吸氧后青紫如归。
2.抽搐应与窒息缺氧后脑水肿
低糖,低钙,低钠,低镁血症,维生素B6依赖症,颅内畸形,感染,核黄疸等鉴别。
3.肌张力低下应与先天愚型
重症肌无力,先天性肌弛缓综合征,心型或肌型糖原累积病等相鉴别。
4.腰椎穿刺损伤
血性脑脊液是提示蛛网膜下腔或脑室内出血的一个线索,但需与腰椎穿刺损伤鉴别。
5.细菌性脑膜炎
IVH非急性期颅内出血的脑脊液特征为脑脊液黄色,红细胞数量增多和蛋白含量增高,脑脊液糖常常降低(30mg/dl),甚至可低达于10mg/dl,并可持续数周甚至数月,脑脊液中糖的降低可能系出血损伤葡萄糖向脑脊液转运的机制,当脑脊液糖降低,伴淋巴细胞增多和蛋白含量增高时,很难与细菌性脑膜炎鉴别。
疾病检查:
新生儿颅内出血检查
1.【实验室检查】
1).血象
出血严重者,可有贫血,血红蛋白,血小板,血细胞比容下降。
2).血液检查
生化检查有 CPK-BB活性增高,血浆血栓素B2和6-酮-前列腺素比值增高有助诊断,血气分析呈代谢性及呼吸性酸中毒和低氧血症,其他可有间接胆红素增高,凝血酶原时间延长等。
3).脑脊液检查
在蛛网膜下腔出血及脑室内出血时可阳性,临床常因脑脊液检查发现均匀一致的血性脑脊液而提示蛛网膜下腔出血的诊断,表现为均匀血性,皱缩红细胞,早期脑脊液红细胞数量和蛋白含量增高,部分病例白细胞增高,以后脑脊液变为黄色和葡萄糖降低。
但是有些病例脑脊液不呈血性,如对硬膜下出血和脑实质出血诊断没有帮助,且有诱发脑疝可能,因此,腰椎穿刺检查正常亦不能排除本病,且病情危重时不宜进行此操作,因此不能将腰椎穿刺作为IVH的确诊手段。
2.【辅助检查】
1).颅透照:
颅透照对诊断硬膜下血肿,脑穿通畸形或脑积水有一定意义。
2).头颅超声:
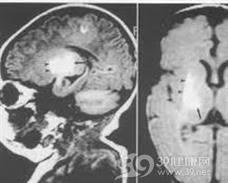
是诊断IVH的首选方法,床旁连续头颅超声对早产儿IVH的开始时间,出血部位及严重程度提供可靠的信息,而且价廉方便,无须搬动患儿,又无放射线损伤,极低出生体重儿是易发生IVH的高危人群,应常规进行头颅超声的筛查,在生后3天,1周,1个月时各查1次。
通过头颅超声可将IVH分为4级,Ⅰ级:出血限于室管膜下,不伴脑室内出血,Ⅱ级:不伴脑室扩张的IVH,Ⅲ级:IVH(>50%脑室区域)伴脑室扩大,Ⅳ级:脑室内出血合并脑实质出血或脑室周围出血性梗死,检测到伴中线移位的大脑表面的硬膜下血肿,对幕上出血的诊断不及CT,对幕下出血的诊断不及MRI。
3).头颅CT:
CT是证实IVH的部位和程度的有效手段,对硬膜下出血,后颅凹出血,蛛网膜下腔出血和某些脑实质的损害,CT的诊断价值优于超声,但CT不能床旁进行,还有使患儿暴露于放射线的缺点,对后颅凹硬膜下出血和小脑出血的诊断价值不及MRI。
4).头颅X线摄片:
枕骨分离和颅骨骨折可通过头颅X线摄片证实。
5).经颅脑阻抗法:
近年来有应用经颅脑阻抗法(transcephalic cerebral impedance)及Doppler技术测脑血流速度以检查颅内积液及预测治疗效果。
6).头围:
连续观察头围有助于监测脑室体积的变化。
疾病就诊:
1、描述就诊原因(从什么时候开始,有什么不舒服?)
2、不适的感觉是否由明显的因素引起?
3、有脑出血等伴随症状?
4、是否到过医院就诊,做过那些检查,检查结果是什么?
5、治疗情况如何?
6、有无药物过敏史?
疾病治疗:
疾病护理:
疾病饮食:







