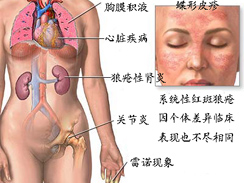
红斑狼疮简介:红斑狼疮为自身免疫性疾病之一,属结缔组织病范围,红斑狼疮分为盘状红斑狼疮(DLE),系统性红斑狼疮(SLE)、亚急性皮肤型红斑狼疮、深部红斑狼疮等类型。红斑狼疮的发病缓慢,隐袭发生,临床表现多样、变化多端。
- 发病部位
- 传染性
- 治愈率
- 多发人群
- 相关症状
- 并发疾病
- SLE, 系统性红斑狼疮
- 免疫系统 全身
- 无传染性
- 60%
- 所有人群
- 红斑结节,盘状红斑,肌痛
- ARDS,肠套叠
- 挂号科室
- 治疗方法
- 治疗周期
- 治疗费用
- 临床检查
- 有
- 风湿科,皮肤科
- 药物治疗
- 3-6月
- 市三甲医院约(5000-8000元)
- 血流变学检查,狼疮带试验,抗核抗体
- 常见药品
- 吗替麦考酚酯胶囊,他克莫司胶囊,硫酸羟氯喹片
- 在线购药
疾病症状:
一、症状
1.盘状红斑狼疮
为红斑狼疮之最轻型,预后好。
主要侵犯皮肤、粘膜,很少累及内脏,约5%可演变为系统性红斑狼疮或亚急性皮肤型红斑狼疮。
1)皮损常见于外露部、面部皮损呈蝶形。其次为下唇、头皮、外耳、胸前、手足背等部位。皮损局限于头面部称局限型,超出头面范围称播散型,日盼后皮损可加重;
2)典型损害为紫红色斑块,表面附有粘着性鳞屑,鳞屑下可见角质栓和扩大的毛孔,逐渐中央色淡萎缩凹陷呈盘状。愈后毛细血管扩张,萎缩性疤痕,色素沈着或减退。粘膜皮损呈灰白色糜烂面,头部皮损可致永久脱发;
3)特殊型皮损可呈冻疮样或疣状。
4)5-10%可演变为系统型,少数可致癌变;
5)少数病例低滴度抗核抗体阳性,如γ球蛋白升高,类风湿因数阳性,白细胞降低,血沈快。
2.亚急性皮肤型红斑狼疮
1)皮损有特征性,可分为两型。①环形红斑形;②丘疹鳞屑型。本病皮损表浅,愈后无萎缩性疤痕;2.90%皮损呈单一型,10%两型皮损共存,10%合并盘状红斑狼疮皮损,20%合并系统性红斑狼疮皮损。
3)易发生光敏,可反复发作;
4)系统损害轻,可有肌肉和关节疼痛,10-20%有轻度肾炎,心脏和中枢神经系统损害罕见,本型可与盘状红斑狼疮并存,约1/3病例符合美国风湿病协会的SLE诊断标准;
5)实验室检查:大部分人有高γ球蛋白血症,类风湿因数阳性,80%抗核抗体阳性,70%有特异的抗Ro(SSA)及抗LA(SSB)抗体,个别补体水平低。
3.系统型红斑狼疮
可侵犯全身皮肤和多个脏器,是红斑狼疮中最重的一型,青中年女性发病多。
1)典型皮损为面部蝶形红斑,甲周红斑或指远端甲下弧形斑,指(趾)端红斑和出血或盘状红斑狼疮样皮损。口腔粘膜糜烂、溃疡,其他可有光敏、紫癜、坏死性血管炎、多形红斑、结节性红斑、大皰或血皰、荨麻疹样血管炎、雷诺现象、狼疮发等;
2)关节和肌肉疼痛。为常见早期症状之一;
3)多器官受累:可累及肾、心、肺、中枢神经系统等重要器官,其他消化道外分泌腺(泪腺、垂液腺)、眼部均可受累;
4)全身症状:不规则发热,畏寒、乏力、纳差、体重下降等;5.全身淋巴结肿大,1/3有肝肿大,1/5有脾肿大;
二、诊断标准
由于本病病因不明、临床表现变化多端,累及的组织和器官较多,病情复杂,特别是早期不典型患者或仅有一、二个脏器受累者,或无皮疹,甚至无临床表现的。现采用的为美国风湿病协会(ARA)在1982年经修正的诊断标准,共11项:1.颧颊部红斑;2.盘状狼疮;3.光敏感;4.口腔溃疡;5.非侵蚀性关节炎;6.蛋白尿(>0.5g/d)或尿细胞管型;7.癫痫发作或精神病;8.胸膜炎或心包炎;9.溶血性贫血或白细胞减少(<4000/mm3)或淋巴细胞减少(<1500/mm3)或血小板减少(<100000/mm3);10.抗ds-DNA抗体或抗Sm抗体或LE细胞或梅毒血清反应假阳性。 符合以上四项或四项以上始能确诊,该诊断标准的敏感性和特异性都可达96%,倘结合皮肤狼疮带试验和活组织检查,更可高诊断率。
上海风湿病学会(1987)提出的诊断标准有:1.蝶形红斑或盘状红斑;2.光敏感;3.口鼻腔粘膜溃疡;4.非畸形性关节炎或多关节痛;5.胸膜炎或心包炎;6.癫痫功精神症状;7.蛋白尿或管型尿或血尿;8.血小板<10X109/L(10万/mm3)或白细胞<4X109/L(4000/mm3)或溶血性贫血;9.抗核抗体阳性;10.抗dsDNA抗体阳性或LE细胞阳性;11.抗Sm抗体阳性;12.C3降低;13.皮肤狼疮带试验(非病损部位)或肾活检阳性。符合上述13项中任何4项者,可诊断为SLE。本标准的敏感性为95.5%,特异性为96.7%,特别对早期病例,敏感性较ARA的为高。
疾病病因:
一、发病原因
本病病因不明,近研究证实本现是以各种免疫反应异常为特征的疾病,至于其造成免疫障碍的因素可能是多方面的。
1.遗传背景
本病的患病率在不同种族中有差异,不同株的小鼠(NEB/NEWF、MRL1/1pr)在出生数月后自发出现SLE的症状,家系调查显示SLE患者的一、二级亲属中约10%~20%可有同类疾病的发生,有的出现高球蛋白血症,多种自身抗体和T抑制细胞功能异常等。单卵双生发病一致率达24%~57%,而双卵双胎为3%~9%。HLA分型显示SLE患者与HLA-B8,-DR2、-DR3相关,有些患者可合并补体C2、C4的缺损,甚至TNFa的多态性明显相关;近发现纯合子C2基因的缺乏,以及-DQ频率高与DSLE密切相关;T细胞受体(TCR)同SLE的易感性亦有关联,TNFa的低水平可能是狼疮性肾炎的遗传基础。以上种种提示SL有遗传倾向性,然根据华山医院对100例SLE家属调查,属多基因遗传外,同时环境因素亦起重作用。
2.药物
有报告在1193例SLE中,发病与药物有关者占3%~12%。药物致病可分成两类,第一类是诱发SLE症状的药物如青霉素、磺胺类、保太松、金制剂等。这些药物进入体内,先引起变态反应,然后激发狼疮素质或潜在SLE患者发生特发性SLE,或使已患有的SLE的病情加剧,通常停药不能阻止病情发展。第二类是引起狼疮样综合征的药物,如盐酸肼酞嗪(肼苯哒嗪)、普鲁卡因酰胺、氯丙嗪、苯妥因钠、异烟肼等,这类药物在应用较长时间和较大剂量后,患者可出现SLE的临床症状和实验室改变。它们的致病机理不太清楚:如氯丙嗪有人认为与双链NDA缓慢结合,而UVA照射下与变性DNA迅速结合,临床上皮肤曝晒日光后能使双链DNA变性,容易与氯丙嗪结合产生抗原性物质;又如肼苯哒嗪与可溶性核蛋白结合,在体内能增强自身组织成份的免疫原性。这类药物性狼疮样综合征在停药症状能自生消退或残留少数症状不退。HLA分型示DR4阳性率显著增高,被认作为药源性SLE遗传素质。药物引起的狼竕样综合征与特发性红斑性狼疮的区别为:①临床青海 ,累及肾、皮肤和神经系统少;②发病年龄较大;③病程较短和轻;④血中补体不减少;⑤血清单链DNA抗体阳性。
3.感染
有人认为SLE的发病与某些病毒(特别慢病毒)感染有关。从患者肾小球内皮细胞浆、血管内皮细胞,皮损中都可发现类似包涵体的物质。同时患者血清对病毒滴度增高,尤其对麻疹病毒、副流感病毒ⅠⅡ型、EB病毒、风疹病毒和粘病毒等,另外,患者血清内有dsRNA、ds-DNA和RNA-DNA抗体存在,前者通常只有在具有病毒感染的组织中才能找到,电镜下观察这些包涵体样物质呈小管网状结构,直径20~25μm,成簇分布,但在皮肌炎、硬皮病、急性硬化全脑炎中可亦可见到。曾企图从有包涵体样物质的组织分离病毒未获成功,故这些物质与病毒关节有待证实。近有人提出SLE的发病与C型RNA病毒有密切关系。作者对47例SLE测定血清干扰素结果72.3%增高,属α型,含酸稳定和酸不稳定两种,干扰素的浓度与病情活动相平行。已知α型干扰素是白细胞受病毒,多核苷酸或细菌脂多醣等刺激后产生的,此是否间接提示有病毒感染的可能。亦有人认为LE的发病与结核或链球菌感染有关。
4.物理因素
紫外线能诱发皮损或使原有皮损加剧,少数病例且可诱发或加重系统性病变,约1/3SLE患者对日光过敏,Epstein紫外线照射皮肤型LE患者,约半数病例临床和组织学上的典型皮损。两个月后皮肤荧光带试验阳性,如预先服阿的平能预防皮损。正常人皮肤的双链DNA不具有免疫原性,经紫外线照射发生二聚化后,即DNA解聚的胸腺嘧啶二聚体转变成较强的免疫原性分子,LE患者证实有修复二聚化DNA的缺陷。亦有人认为紫外线先使皮肤细胞受伤害,抗核因子得以进入细胞内,与胞核发生作用,产生皮肤损害。寒冷,强烈电光照射亦可诱发或加重本病。有些局限性盘状红斑狼疮曝晒后可演变为系统型,由慢性型演变成急性型。
5.内分泌因素
鉴于本病女性显著多于男性,且多在生育期发病,故认为雌激素与本病发生有关,通过给动物做阉割,雌NZB小鼠的病情缓解,雄鼠则加剧,支持雌激素的作用。于无性腺活动期间即15岁以下及50岁以后发生本病的显著减少,此外口服避孕药可诱发狼疮样综合征。有作者对20例男性SLE测定性激素水平发现50%患者血清雌二醇水平增高(对照组5%增高),65%患者睾酮降低(对照组10%降低),雌二醇/睾酮比值较健康对照组高。上述各种象都支持雌激素的论点。妊娠时SLE病情的变化亦与性激素水平增高有关。此后由于孕酮水平迅速增高,孕酮/雌二醇比值相应增高,从而病情相对平稳,产后孕激素水平降低,故病毒可能再度加重。近发现SLE患者血清中有较高的泌乳素值,导致性激素的继发性变化,有待进一步研究。
6.免疫异常
一个具有LE遗传素质的人,在上述各种诱因的作用下,使机体的免疫稳定机能紊乱。当遗传因素强时,弱的外界刺激即可引起发病。反之,在遗传因素弱时,其发病需要强烈的外界刺激。机体的免疫稳定紊乱导致免疫系统的调节缺陷,发生抑制性T细胞丧失,不仅在数量上,且功能亦减低,使其不能调节有潜能产生自身抗体的B淋巴细胞,从而使大量自身抗体形成而致病。有人在狼疮鼠中发现早期有B细胞的过度活跃,但没有见到调节T细胞的缺陷,提出产生自身抗体的B淋巴细胞株,逃脱了T细胞的控制调节,即在T淋巴细胞调节功能正常时,亦能产生自身抗体,亦即所谓SLE的B细胞逃脱理论。有人认为是由于辅助性T细胞的功能过强,引起免疫调节障碍产生大量自身抗体。亦有人提出可能是单核细胞或巨噬细胞的活力过度,通常产生某种因子,刺激辅助性T细胞,或直接刺激B细胞,引起自身免疫。提出“禁株学说”的人认为机体免疫稳定的紊乱,导致T、B细胞比例失调或B辅助/诱导细胞与T抑制/细胞毒性细胞比例失调,结果禁株淋厂细胞失去控制,过度增殖引起自身免疫病变。
近研究发现SLE患者有细胞因子分泌异常,IL-1乃由单核巨噬细胞合成,它可使SLE的B细胞增殖、介导B细胞自发的产生IgG,形成免疫复合物,引起组织损伤。MRL/1pr小鼠肾巨噬细胞中含有较多IL-1mRNA,体外培养可产生大量IL-1,IL-1可诱导IL-6、IL-8、TNF等炎症因子产生,与狼疮肾炎发生有关,IL-1活性与光敏感有关。约50%患者血清中IL-2含量增高,几乎所有SLE患者血清中高水平的IL-2R,且活动期比缓解期高。IL-2主要由CD 4T细胞产生;为T细胞的生长因子。此外SLE患者血清IL-6水平升高,在活动期更明显,在SLE患者出现中枢神经SEL活动期,IL-10水平升高,IgG生成增多,较多证据提示IL-10在B细胞异常活化中起重要作用。这些细胞因子网络动态平衡失调引起异常的免疫应答,同时亦参与局部的致病性作用。
关于自身抗原形成的机理可由于①组织经药物、病毒或细菌、紫外线等作用后,其成分经修饰发生改变,获得抗原性;②隐蔽抗原的释放,如甲状腺球蛋白、晶体、精子等在与血流和淋巴系统相隔离、经外伤或感染后使这隔离屏障破坏,这些组织成份进入血流,与免疫活动细胞接触成为具有抗原性物质;③交叉过敏的结果。
二、发病机制
发病机制同样尚未明了,在SLE中主要是Ⅲ型变态反应,CLE中主要是Ⅳ型变态反应。但无论SLE还是CLE,其他类型的变态反应也都有参与。下面将简单介绍。
1.CLE
LE特异性皮肤损害的发病机制还不清楚。皮肤表现与全身损害之间的关系相当复杂,例如在活动性SLE和稳定性SLE的LE性皮损中没有根本差异,亦即无法在临床、组织病理及直接免疫荧光检查中观察CLE皮损是否伴有全身疾病和判断SLE是否活动。
(1)免疫细胞:
LE特异性皮肤损害是一种苔藓样反应,与移植物抗宿主病(GVHD)有相同的机制,是T细胞介导的自身免疫应答所致的损伤。当T细胞功能低下或丧失时就不会有LE的皮损,这可从全身性CCLE患者受到人类免疫缺陷病毒(HIV)感染后病情得以缓解的现象中得到证实。在LE表皮损害中出现的细胞免疫异常的现象还有朗格汉斯细胞减少;角质形成细胞表达Ⅱ类组织相容性抗原和与T细胞反应的黏附分子如ICAM-1;表达于抗原递呈细胞上的“B7-3”共同刺激配体在SCLE的角质形成细胞上也高表达。
LE皮损在真皮内炎性浸润的特征为血管和附属器周围的单个核细胞浸润,这些细胞以辅助-诱导T细胞(CD4 )占优势,尤其是在发病早期,而B细胞相当少见,在DLE和SCLE损害中无明显差别。但HLA-DR抗原表达要比正常皮肤低。
(2)自身抗体:
基底膜在LE特异性皮损中增厚(经典DLE比SCLE更明显)。在真-表皮交界处可见不同类型的免疫球蛋白(Ig)与补体的沉积。在大部分情况下,沉积局限于致密层的组织内,与Ⅶ型胶原有关。SLE狼疮带的洗脱研究证明了它们包含抗核和抗基底膜带活性。这些Ig在CLE中的沉积似乎是皮肤炎症的结果而不是原因,因为在紫外线诱导的CLE损害中它们出现于细胞炎症之后。然而,它们可能促进了疾病过程,如诱导表皮基底层细胞的增生。
又如新生儿红斑狼疮综合征(NLE)患儿的母亲有抗La(SS-B)和(或)抗-Ro(SS-A)抗体;个别抗-U1RNP抗体阳性的产妇所娩婴儿也有狼疮皮损。通过多种免疫技术证明在表皮细胞内有Ro抗原和La抗原及其抗体的存在。NLE的皮损一般在出生后6个月内消失,与婴儿血清内来自母体的抗Ro、抗La和抗UIRNP抗体的消失时间吻合。在成人SCLE和NLE皮损内的炎性浸润中T细胞占优势,可能是从母体来的抗体经过胎盘进入胎儿,以婴儿皮肤的T细胞为效应细胞,导致炎症,出现SCLE的特征性皮损。
(3)紫外线:
对CLE患者的正常皮肤反复予以大剂量紫外线照射会诱导出LE损害,尤其是在SCLE中。如Wolska等在24例SCLE中的15例(63%)通过简单暴露于紫外线(UV)诱导出 SCLE损害;Lehmann等在22例SCLE中的14例(64%)通过长波紫外线(UVA)和(或)中波紫外线(UVB)照射诱导出SCLE损害,其中UV占6例,UVA占2例,UVA加UVB 6例;Nived等提出即使在UVA-1的区域内也能诱导出LE的皮损。紫外线诱导的皮肤损害最早出现的病理变化是单核细胞聚集于血管周围,尔后是免疫球蛋白在血管周围沉积,吸引补体引起炎性表现。UV诱导LE特异损害的机制可能是:①UV可能直接损害角质形成细胞,正常“隐蔽”抗原暴露,或诱导“新抗原”表达。例如,UVB能诱导Ro(SS-A)和UIRNP抗原从角质形成细胞内移至细胞表面。②UV可能在有遗传倾向的个体诱导免疫介质的过度释放,如白介素-1、α-肿瘤坏死因子、前列腺素-E、蛋白酶、氧自由基和组胺等。
(4)遗传倾向:
在大多数研究中观察到至少50%的SCLE病人是HLA-DR3表型,HLA-DR3表型与环形SCLE有强相关;HLA-DR2亦和SCLE有关。合并有干燥综合征(SS)的SCLE往往有HLA-B8、DR3、DRw6、DQ2和DRw52表型。有以上这些表型的患者产生很高水平的抗Ro抗体,最高的抗Ro抗体滴度是在那些被证明是HLA-DRw1/DRw2杂合子的人中发现。基因缺陷(如C2,C3,C4,C5的纯合子缺失)和C1酯酶抑制物也与SCLE和DLE有关,大部分C2或C4补体缺陷纯合子有抗RO抗体,C2和C4的位点都在第6号染色体上和HLA位点内。有研究显示C4缺陷可有染色体缺失,包括21-羟化酶基因缺陷,导致免疫复合物的清除障碍。
(5)药物和激素:一些药物与CLE尤其是SCLE皮损的恶化和发展有关。药物诱导的SCLE与抗RO抗体有关。如Reed等报道了5例氢氯噻嗪诱发的SCLE,具有银屑病样和环形皮损,5人中都有抗Ro抗体和HLA-DR2和(或)HLA-DR3阳性,SCLE皮损在停用氢氯噻嗪后迅速缓解。但在16位长期予氢氯噻嗪而无SCLE的人中无一例有抗Ro抗体。经常服用避孕药的妇女也可出现CLE。
2.SLE
(1)遗传因素:
SLE的发病有家族聚集倾向,同卵双生儿中发病率可达70%,第一级亲属中的发病率可达5%~12%,显示了遗传易感性是SLE发病的一个重要因素。经典的遗传学研究,如MHC(人类主要组织相容性复体)、补体缺陷与SLE发病存在密切相关性,也支持这一观点。已知与SLE密切相关的主要是MHC-Ⅱ、Ⅲ类基因,尤其是MHC-Ⅱ类D区基因。与SLE联系密切的HLA(人类白细胞相关抗原)位点有:HLA-B8、DR2、DR3、DQA1、DQB1;补体为C2、C4(特别是C4A)和CR1缺乏。在D区DR和DQ基因位点之间有特别强的“连锁不平衡现象”。MHC-Ⅲ类分子的C4AQO等位基因位点与SLE有较肯定的联系,主要表现在C2、C4等多种补体成分缺乏。此外,T细胞受体(TCR)基因和某些Gm标记也与SLE有密切联系,如TCRB链基因多态性、免疫球蛋白重链(Gm)、轻链(Km)的同种异型和Gm基因中一个片段的缺失。在SLE的MHC分子、抗原性多肽、TCR三分子复合物的相互作用中,机体不能够区分“自己”与“非己”多肽成分,导致自身免疫反应发生。
MHCⅡ类基因位点与SLE中某些类型自身抗体的产生密切相关,如与抗DNA抗体相伴的基因风险因子有DR2、DR3、DR7和DQB1;与抗Sm抗体相伴的有DR4、DR7、DQw6;抗RNP抗体伴有DQw5和DQw8;抗磷脂抗体伴有DR4、DR7、DR53和DQw7。存在于患者血清中的以上某一自身抗体在临床上常有相应的特殊表现,因此可以说以上基因在“塑造”自身抗体谱的同时也“塑造”了疾病的临床亚型。
近年来人类基因组计划使寻找SLE这一多基因病疾病易感位点成为可能。尽管SLE的定位研究受到遗传异质性、临床表现异质性、外显率低和民族背景多样性的影响,但自从1997年根据狼疮鼠模型连锁研究定位的小鼠易感位点以及人鼠同源性确定的人类1号染色体一段区域进行人类SLE连锁分析以来,截止到2000年12月底止,定位人类SLE易感位点的文献报道已有6篇。虽然各个独立研究所发现的Lod分数最高的易感位点几乎各不相同,但以Lod分数≥2为感兴趣的阳性下限多数研究都在1号染色体上发现了1个或几个易感位点,尤其是由人鼠同源性确定的一段区域。与经典研究不同的是MHCⅡ基因位点并不总是呈现为阳性位点,只有Gaffney PM小组通过增补82个多发家系,在总数为187个家系的样本群里再次证实6p11-21是Lod分数最高的。就目前的研究结果来看,普遍得到认可的观点是SLE遗传易感性非常复杂,不同民族背景的SLE相关疾病易感位点应该不同,而且呈现不同的组合。
(2)环境因素:
同卵双生儿中SLE发病的一致性小于100%,表明种系基因的相同尚不足以发病,环境等其他因素也与之有关。但迄今为止没有发现一个特异的环境致病因子,但是不同的致病因子有可能在不同的患者中诱发SLE。
①感染:
SLE与某些病毒感染有关。据报道患者体内至少有针对12种不同病毒和4种反转录病毒的高滴度IgG和IgM抗体,还从患者内皮细胞、皮损中发现类似包涵体的物质。其诱发SLE的可能机制是“分子模拟”,如EB病毒与Sm抗原有相同的抗原表位,二种抗原与抗体间有交叉反应。类似的例子还有抗Sm抗体能与HIVP24gag抗原起交叉反应;一些抗核糖核酸蛋白抗体可以和几种C型反转录病毒:P30gag蛋白起交叉反应。病毒诱导或改变了宿主抗原:如单纯疱疹病毒可以诱导出较高水平的Sm抗原。多克隆激活和旁路免疫刺激:感染可导致大量淋巴细胞活化,如肺炎克雷白杆菌与正常人单个核细胞培养后可产生多种抗DNA抗体及抗心磷脂抗体,还可诱导出鼠LE模型。其机制主要与多克隆激活和旁路免疫刺激有关,由于淋巴细胞活化,产生大量细胞因子,从而引发SLE。
还有些病毒感染会出现与 SLE相同的症状。如感染细小病毒19的患者,表现为高热,面部蝶形红斑等多发性、多形性皮疹,关节痛,蛋白尿,浆膜炎和高滴度的抗核抗体,激素治疗有效,预后良好。
②紫外线:
紫外线能诱发LE或使病情加重,约1/3的患者有光敏。其机制可能是经照射后皮肤的DNA转变成较强免疫原性分子;皮肤细胞受损害后抗核抗体得以进入细胞内;角质形成细胞产生多种白细胞介素(IL-1、IL-3、IL-6)以及粒细胞-巨噬细胞克隆刺激因子(GM-CSF)和肿瘤坏死因子(TNFα)等细胞因子;影响巨噬细胞处理抗原的能力和T细胞的活化。某些药物诱发的LE也与紫外线的作用有关。
③药物:
某些药物能诱发LE或使病情加重,更多见的是出现LE样综合征。能够诱发LE的药物的结构特点是含有一个反应性芳胺基团或联胺基团。
④食物:
一些食物如芹菜、无花果、灰菜、紫云英、油菜、黄泥螺及食海藻的鱼类等具有增强患者光敏感的潜在作用。蘑菇等蕈类、某些食物染料及烟草因含有联胺也具有诱发LE的潜在作用。
(3)性激素代谢异常:
SLE主要累及女性,育龄期妇女患病率高于同龄男性8~13倍,但青春期前和停经后的女性患病率仅略高于男性,显示性激素与SLE的发生有关。SLE患者的雌激素水平高于正常人,而雄激素低下,雌/雄激素比值升高;口服雌激素类避孕药后使SLE出现或加重,并出现LE细胞;泌乳素(PRL)水平升高;有的男性SLE患者可见先天性睾丸发育不全;对SLE鼠行卵巢切除或用雄激素治疗有效。雌激素与SLE有关的机制是它能调节免疫反应,抑制天然杀伤细胞(NK)和抑制性 T细胞(Ts)功能,增强B细胞活性而刺激Ig和自身抗体产生。SLE患者性激素的代谢异常与体内微粒体同工酶的遗传缺陷有关。因此,性激素代谢异常可能也与遗传有关。
(4)免疫失衡:
由于遗传、环境因素之间复杂的相互作用,造成易感者细胞与体液免疫反应的严重失衡,正常的免疫耐受机制受破坏,导致SLE的发生和发展。SLE的免疫学改变是多方面的,涉及几乎所有的具有免疫功能的细胞/细胞因子及产物,它可以说是SLE的一种继发现象,而不是“病因”。免疫学异常的主要表现是Ts和NK在数量和功能上的缺陷而不能调节B淋巴细胞,辅助性T细胞(Th)功能亢进,大量自身抗体生成。单核-巨噬细胞通过产生细胞因子刺激Th或直接刺激B细胞引起自身免疫,而同时它们的清除功能却有缺陷,不能清除沉积于血管壁的免疫复合物。
疾病预防:
红斑狼疮预防
1.预防
1)树立乐观情绪,正确地对待疾病,建立战胜疾病的信心,生活规律化,注意劳逸结合,适当休息,预防感染。
2)去除各种诱因,包括各种可能的内用药物,慢性感染病灶等,避免刺激性的外用药物以及一切外来的刺激因素。
3)避免日光曝晒和紫外线等照射,特别在活动期,需要时可加涂防日光药物如3%奎宁软膏、复方二氧化钛软膏、15%对氨安息香酸软膏等,其他如寒冷、X线等过多暴露也能引起本病的加剧,不可忽视。
4)对肼酞嗪、普鲁卡因、青霉胺、抗生素和磺胺药要合理作用。
5)患者应节育,活动期需避免妊娠,若有肾功能损害或多系统损害者,宜争取早作治疗性流产。
2.其他注意事项
易出现肾功能衰竭和中枢神经系统并发症,如狼疮性脑病等。
疾病鉴别:
红斑狼疮鉴别
本病应与其他结缔组织病,细菌或病毒感染性疾病,组织细胞增生症X,恶性网状内皮细胞增多症,血小板减少症,溶血性贫血,各种类型的肾脏病,肝炎,心肌-心包炎,神经系统疾病相鉴别。尤须与类狼疮综合征、新生儿红斑狼疮综合征鉴别。
1.类狼疮综合征
其中最常见者为药物引起的系统性红斑狼疮。本综合征可见类似SLE的一些症状、体征,及实验室检查结果,有时难以区别。以下一些情况有助于鉴别:服用有关药物史,性别差异不明显,临床症状轻,内脏受累,肾脏病变,蝶形红斑、口腔溃疡、脱发,以及白细胞、血小板减少,低补体血症均少见,抗Sm抗体和抗n-DNA(FARR)抗体阴性。最主要的特点是停药后临床症状和实验室征象消失,再用药时复现。有时抗核抗体存在时间较长,一般预后良好。
2.新生儿红斑狼疮综合征
本病见于6个月以下婴儿。患儿母亲中多数患SLE或其他结缔组织病,血清中存在RO抗原(干燥综合征A抗原)及La抗原(干燥综合征B抗原)。患儿生后即有症状,主要表现为先天性传导阻滞、狼疮样皮炎、自身溶血性贫血,体内RO及La抗原阳性。此外,常伴先天性心脏病,各种缺损及心内膜弹力纤维增生症,白细胞及血小板减少。皮损的典型表现为鳞屑状和环形红斑,见于暴露部,即头顶、颈及眼睑处,似为盘状红斑。本病为自限性疾病,血液异常多在6周内好转,皮损可于6个月内消失。除伴心脏病患儿外,一般预后良好。有报道青春期可成为SLE者,原因尚不清楚。
以下是在临床工作中经常会遇到,易发生混淆的疾病和症状,因其处理方法不同甚至截然相反,故需认真鉴别。
1)CLE的鉴别
发生于面部的ACLE和DLE需与脂溢性皮炎鉴别,后者除与前者一样有红斑性皮损外,还伴有毛孔粗大、皮肤呈油性,皮损还可发生于鼻尖,而LE性皮损一般不累及鼻尖;播散性DLE需与多中心网状组织细胞增生症鉴别,后者关节症状明显,且可导致畸形,皮损以丘疹、结节为主,组织病理示网状组织细胞肉芽肿;SCLE还需与寻常性银屑病鉴别;CCLE中的冻疮样狼疮还需与冻疮、多形红斑鉴别。
2)SLE的鉴别
(1)临床症状的鉴别:
①关节炎:
临床上常将SLE特有的指关节半脱位和挛缩(Jaccord综合征)与类风湿关节炎的手畸形混淆,两者在外观上较难区别,但后者的X线显示腕骨相互堆积,骨质脱钙,掌指关节和近端指间关节间隙消失;损害局限于小关节,全身症状轻或无;血清学检查也有助于鉴别。
②浆膜炎:
SLE往往表现为多浆膜炎(心包、胸膜),即使单纯性胸膜炎也以双侧为多;感染引起的浆膜炎多为单浆膜炎(心包炎或胸膜炎);肿瘤性胸膜炎与感染性胸膜炎都以单侧为多,可伴有疼痛,穿刺检查肿瘤性积液可呈血性,还可找见肿瘤细胞,感染性可从穿刺液中培养出致病菌;低蛋白血症引起的多浆膜腔积液都见于疾病后期,不难鉴别。
③急腹症:
狼疮性腹膜炎和狼疮性肠系膜血管炎可酷似腹膜炎,与外科急腹症较难区别,会误行剖腹探查术。对育龄期女性出现高热、皮疹或关节痛、外周血白细胞不升高或降低的急腹症患者都应排除是否为狼疮性腹膜炎或狼疮性肠系膜血管炎。
④全血细胞减少:
组织细胞增生症中的“噬血细胞综合征”和“组织细胞吞噬性脂膜炎”都可有类似于SLE的突然起病、高热、血管炎样皮损、出血倾向和全血细胞减少,但这两种疾病都还有纤维蛋白原的严重降低,骨髓和皮肤病理、血清学检查可资鉴别。
(2)免疫学检查的鉴别:
IFANA是诊断SLE的重要免疫学依据之一。但ANA并非仅出现在SLE等结缔组织病中,在老年人、感染性和肿瘤性疾病中也可出现ANA。如慢性活动性肝炎的患者除ANA阳性外还可出现关节痛、血细胞减少、皮疹与口腔溃疡、蛋白尿以及低蛋白血症引起的浆膜腔积液,完全符合SLE的诊断要求,但ANA滴度很少会>1∶64;近来有报道细小病毒19感染会出现典型的SLE表现(高热、蝶形红斑、关节炎、蛋白尿、浆膜炎等多脏器损害和ANA等自身抗体高滴度阳性),按SLE治疗后较快恢复。
疾病检查:
红斑狼疮检查
1.血常规
白细胞减少(<4000/mm3)或淋巴细胞减少(<1500/mm3)或血小板减少(<100000/mm3)。
2.血沉
增快。
3.血清蛋白
白蛋白降低,α2和γ球蛋白增高,纤维蛋白原增高,冷球蛋白和冷凝集素可增高。
4.免疫球蛋白
活动期血IgG、IgA和IgM均增高,尤以IgG为著,非活动期病例增多不明显或不增高。有大量蛋白尿且期长的患者,血Ig可降低,尿中可阳性。
5.类风湿因子
约20%~40%病例阳性。
6.梅毒生物学假阳性反应
2%~15%阳性。
7.抗心磷脂抗体
IgG型的阳性率为64%,IgM型为56%,与患者血栓形成,皮肤血管炎,血小板减少,心肌梗塞、中枢神经病变和习惯性流产或宫内死胎关系密切。
8.LE细胞
Hargraves(1948)首先在骨髓中发现,Haserick(1949)从外周血中找到LE细胞。miecher(1954)证明红斑狼疮细胞因子为一种抗核因子,是一种γ球蛋白,现已明确形成LE细胞需要4个因素:①LE细胞因子,是一种抗核蛋白抗体,存在于外周血、骨髓、心包、胸腔和腹腔积液、疱液和脑脊液中,其相应抗原为脱氧核糖核酸一组蛋白复合物,此抗原存在于细胞核内;②受损伤或死亡的细胞核,无种属和 器官特异性,即人或动物的各种器官的细胞核均可与LE细胞因子起作用;③活跃的吞噬细胞,一般为中性粒细胞;④补体:在吞噬时需要补体的参与。LE细胞形成的过程首先为LE细胞因子与受损伤或死亡的细胞核起作用,使细胞核胀大,失去其染色质结构,核膜溶解,变成均匀无结构物质,所谓“匀圆体”细胞膜破裂,匀圆体堕入血液,许多吞噬细胞聚合来吞噬此变性的核,形态花瓣形细胞簇,随后此变性核被一个吞噬细胞所吞噬,就形成所谓LE细胞,补体参与起促进吞噬作用
约90%~70%活动性SLE患者,LE细胞检查阳性。其他疾病如硬皮病、类风湿性关节炎等中约10%病例可查见该细胞,此外,慢性活动性肝炎、药疹如普鲁卡因酰胺及肼酞嗪(肼苯哒嗪)等引起也可阳性。
9.抗核抗体试验(ANA)
本试验敏感性高,特异性较差,现象作为筛选性试验,一般采用间接免疫荧光法检测血清ANA,以鼠肝印片作底物,亦有采用Will-2细胞,Hep-2细胞等作底物,约80%~95%病便ANA试验阳性,尤以活动期为高,反复测定累积阳性率更高。血清ANA效价≥1:80,意义较大,效价变化基本上与临床病情活动度相一致。荧光核型可见周边型、均质型和斑点型,偶见核仁型。另有5%~10%病例,临床症状符合SLE,但ANA持续阴性,有其它免疫学特征,可能是一个亚型。
抗核抗体是自身对各种细胞核成分产生相应抗体的总称,在SLE中所见的有:
1)抗脱氧核糖核酸(DNA)抗体
可分为抗天然或双链脱氧核糖核酸(n-DNA或ds-DNA)抗体和抗变性或单链脱氧核糖核酸(d-DNA或ss-DNA)抗体。
以绿蝇短膜虫(Crithidia luciliae)或马疫锥虫(Trypanosoma equiperdum)或伊氏椎虫(Trypanossma evansi)作底物,采用间接免疫荧光法检测抗ds-DNA抗体,在SLE活动期其阳性率可高达93%~100%。然而放射免疫法检测其阳性率为60%~70%,抗ds-DNA抗体荧光核型显示周边型最具特异性,提示患者常有肾损害、预后差。在缓解期,其阳性率下降以至阴转,终末期患者亦可阴性。抗ss-DNA抗体特异性差,除SLE外在其他弥漫性结缔组织疾病中亦可见到。
2)抗核蛋白(DNP)及组蛋白抗体
不溶性抗DNP抗体亦即形成LE细胞的一种抗核因子—抗DNA和组蛋白复合物的抗体,荧光核型呈匀质型,往往在SLE活动期出现。在普鲁卡因酰胺、异烟肼等引起狼疮样综合征中约90%以上的病例 可发现抗组蛋白抗体。
3)抗盐水可提取性核抗原(ENA)抗体
抗原从小牛胸腺或兔胸腺中撮,采用琼脂扩散法或对流免疫电泳检测,近年亦有用免疫印迹法检测的,抗NNA抗体中主要包括抗Sm和nRNP等七种抗体,mRNP或U1RNP抗原为七种分子量不同的蛋白质(12-68KD)与U1RNA(U为尿嘧啶核苷酸)结合的复合物;而Sm为同样七种蛋白质与U2、U1、U4、U5、U6RNA所形成的复合物;抗Sm抗体在SLE的阳性率为20%~25%,为SLE的标记性抗体,常和抗ds-DNA抗体伴随出现,与疾病活动性无关,可作为回溯性诊断的参考指标;抗U1RNP抗体可在多种结缔组织病中出现,其高效价除发生在SLE外,常是诊断混合结缔组织病的重要血清学依据。
4)抗Ro/SS-A和抗La/SS-B抗体
通常采用对流免疫电泳法检测,近亦可用免疫印迹法测定。用前法检测抗Ro/SS-A抗体阳性率为30%~39%,抗La/SS-B为13%;两种抗体对原发性干燥综合征和SLE合并干燥综合征以及亚急性皮肤型红斑狼疮呈高阳性率和重要参考价值。抗Ro/SS-A抗体是新生儿红斑狼疮的重要血清学标记 ,与光敏感相关。
5)抗核糖体ρ蛋白抗体
以免疫印迹汉检测,阳性率约为10%,为SLE的标记性抗体。
6)其他
文献中报导SLE患者中尚可测出抗Ku抗体,抗内皮细胞抗体,抗中性粒细胞胞浆抗体,抗神经元抗体,抗层素和抗纤维结合蛋白抗体、抗Ⅶ型胶原抗体和抗神经节苷脂抗体等,这些抗体检测的阳性率,特异性与临床症状的关联,有待进一步深入研究。
10.狼疮带试验(LBT)
应用直接免疫荧光抗体技术检测皮肤免疫荧光带或狼疮带,即在真皮表皮连接处可见一局限性的免疫球蛋白沉积带,皮损处阳性率SLE为92%,DLE为90%,正常皮肤暴光处SLE为70%,非暴光处为50%,但不见于DLE正常皮肤,在慢性萎缩性或过度角化的皮损荧光带成团块状,新起的皮疹沉积如颗粒状或细线状,而在SLE正常皮肤呈点彩状,此免疫荧光带为Ig(主要为IgG、亦有IgM、IgA)与补体在真皮表皮连接处沉积造成。
曾凡饮等采用1M.Nacl分离人皮肤DIF法对SLE患者进行狼疮带的研究,发现本法的阳性率达90.9%,以Ig沉积于真皮侧最为常见,其次为沉积于真表皮两侧,而未见单纯于表皮侧的病例,荧光形态以线状多见,少数为颗粒太。近来张学军等采用热分离表皮真皮法在5例大疱性SLE中有3例血管结合在真皮侧,另2例与真皮侧,表示出抗体异质性。
11.细胞免疫功能测定
淋巴细胞转化试验(PHA-LTT)、旧结核菌素(OT)、链球菌脱氧核糖核酸酶和链激酶(SD-SK)皮试往往阴性。
T细胞亚群检测 采用单克隆抗体荧光技术示活动性病例中总T细胞(CD3)和抑制性T淋巴细胞(CD8)明显降低,辅助性T细胞(CD4)/抑制性T细胞(CD4)(CD8)比值增高,随着治疗病情稳定,T抑制细胞恢复正常,T辅助细胞降低,两者比值恢复或低于正常。
自然杀伤细胞(NK)采用酶(LDH)释放法检测NK活性结果示活性显著降低,在活动期更为显著。
12.血清补体测定
约75%~90%SLE患者血清补体减少,尤其在活动期,以C3、C4为著,但在其他结缔组织病如皮肌炎、硬皮病、类风湿性关节炎中不减少。
13.循环免疫复合物(CIC)
血清CIC在活动期增高。
14.皮肤试验
采用自身或同种的白细胞进行皮试,75%SLE病例阳性。采用小牛胸中核蛋白作皮试,84%(21/25)阳性。采用小牛胸腺中脱氧核糖核酸作皮试,48%(12/25)阳性。采用小牛胸腺中组蛋白作皮试,92%(23/25)阳性。
15.毛细血管镜检查
于SLE患者手指甲皱和舌尖微循环中可见多样形成的障碍,表现为:①微血管袢增多,微血管张力较差,微血管扩张尤以静脉管扩张较突出,甚至有巨血管出现;②微血流障碍,如血色暗红,微血管袢顶瘀血,袢内血细胞聚集、流速减慢或瘀滞;③微血管周围有渗出和出血。
这些微循环障碍导致血流瘀滞和血细胞聚集异形微血管、巨形微血管和扩张膨大微血管,皆可形成微血管周围的渗出和出血,同时又可进一步发展形成血流的泥化,甚至有微血栓产生,造成恶性循环。
16.血液流变学测定
呈显著异常,如全血比粘度、全血还原粘度,血浆粘度增加,这些提示血粘度的增加,血液流动性的下降;红细胞电泳时间延长,血沉快,K值增大,一致表明红细胞聚集性的增加,但血细胞压积普通稍低(贫血);血中纤维蛋白原增高,血液粘聚性增加,导致血流缓慢,为活血化瘀中医治疗提供理论基础。
疾病就诊:
1、描述就诊原因(从什么时候开始,有什么不舒服?)
2、不适的感觉是否由明显的因素引起?
3、有无发热、关节痛、肌肉痛、面部蝶形红斑、口腔溃疡等伴随症状?
4、是否到过医院就诊,做过那些检查,检查结果是什么?
5、家族中是否有红斑狼疮患者?
疾病治疗:
红斑狼疮一般治疗
一、红斑狼疮西医治疗
LE的治疗原则:个体化。迄今为止,LE的治疗尚无固定的模式,治疗方案的选定要因人、因何脏器损害、因病变程度而定。尤其是对SLE应以尽可能少的糖皮质激素(以下简称激素)等免疫抑制剂达到控制病情的目的。
1.CLE
原则上CLE不系统应用激素,系统治疗以抗疟药为首选。
(1)CCLE:
局限性DLE可外用激素霜剂或软膏,封包疗法效果更好;氯喹(Chloroquine,CQ)0.25g/d或羟氯喹(HCQ)0.2~0.4g/d口服,为减少氯喹/羟氯喹(CQ/HCQ)在视网膜的积聚可每周服5天,停2天;如疗效不佳,还可采用局部激素注射。播散性DLE除外用药物外需口服氯喹(CQ)或羟氯喹(HCQ),经氯喹(CQ)或羟氯喹(HCQ)治疗无效可改用沙利度胺(沙利度胺),75mg/d,最高可150mg/d。LEP的治疗可局部注射激素并联合以上1种药物。
(2)SCLE与DLE不同的是SCLE必须系统用药;
首选氯喹(CQ)或羟氯喹(HCQ),如氯喹(CQ) 0.5g/d,一周后改为0.25g/d;羟氯喹(HCQ) 0.4g/d。虽然SCLE的发病较DLE急,但经抗疟药治疗后均能较快恢复。如有中度以上热和全身症状较重时可予以小剂量激素。
(3)ACLE:
ACLE多为SLE的皮肤表现,其治疗参见SLE。
2.SLE
对全身症状轻、仅有皮疹、关节炎、轻度胸膜炎的SLE患者可不用激素,仅用抗疟药和非类固醇类解热镇痛药(NSAIDs)治疗(表4),但对全身症状重、有明显脏器损害的患者则必须用激素和(或)其他药物。
(1)皮质类固醇激素:
激素仍是SLE治疗首选药物,适用于急性活动性病例。除严重的血液系统损害和中枢神经LE需要大剂量激素(≥60mg/d的泼尼松)外,一般采用泼尼松0.5~1.0mg/(kg d)或相当此剂量的其他激素,以能否有效控制发热作为制定激素剂量的标准。当急性活动性SLE在临床和实验室指标如发热、血沉、贫血和粒细胞减少、血小板减少及蛋白尿等得到良好控制后(约2~4周)即应考虑减药。开始时可快些,当减少至初始剂量的1/2时应缓慢。如有活动倾向如血沉增快、关节疼痛及原有脏器损害加重时应即时加量,至少增加1/3量。如明确活动应加1/2量或恢复原治疗剂量或更高。多数患者经6~12个月后可减至15mg/d以下,然后以最小剂量5~10mg/d维持。在疾病活动期以中大剂量激素治疗时最好按1天3次给药为佳,尔后减少给药次数,至稳定期时1天1次给药乃至隔天给药。对经一般剂量治疗无效或起病初始就很急重的SLE如有严重的中枢神经LE、血液系统损害时可采用甲泼尼龙(MP)静脉“冲击疗法”,以MP0.5~1.0g/d静滴,连续2~3天或隔天1次连续2~3次为一疗程。但本疗法的副作用多,尤其是感染严重而难治,因此有感染可能或全身情况差者不宜采用。对一般SLE患者切不能选择“MP冲击疗法”。
(2)细胞毒药物:
常用的细胞毒药物见表5,其中环磷酰胺(CTX)静脉冲击治疗对减少蛋白尿、恢复肾功能、降低肾纤维化的发生率具有肯定的疗效,而且对各种类型的血管炎及其他脏器损害特别是中枢神经LE的治疗有效。其方法为:按0.6~1.0g/m2体表面积的CTX加入5%葡萄糖生理盐水(250~500ml)中滴注,每月1次,连续3次后如有效改为每2~3个月1次,连续3~6次。如有粒细胞减少、感染、出血性膀胱炎和严重脱发时停用;伴有严重心肌病变和传导障碍时应慎用。苯丁酸氮芥(瘤可宁,CB1348)在所有细胞毒药物中骨髓抑制和脱发的副作用最轻,但疗效相对亦差。环孢素(CsA)对骨髓无明显抑制作用,但肾功能不全、高血压的发生率高,当血清肌酐较用药前增加30%或血压升高应停用或减量。CsA一般在用药1个月后起效,稳定3个月后每隔1~2个月每天按1kg体重减少0.5~1.0mg以求得最低有效剂量维持。如治疗1~2个月后无效可每月增加0.5~1mg/(kg d),至每天≥5mg/kg时如仍无效应停用,因环孢素(CsA)的副作用与剂量相关。长春新碱(VCR)对SLE严重的血小板减少有效,其用法为长春新碱(VCR)2mg/m2体表面积,每周1次,连续4次为1疗程。硫唑嘌呤(AZA)对自身免疫性贫血效果优于其他细胞毒药物,50~100mg/d。
总之,细胞毒药物对单用激素治疗无效或对有激素禁忌证的患者(如合并糖尿病、高血压、消化道溃疡、无菌性骨坏死等)具有治疗作用。细胞毒药物更重要的作用是在与激素合用的情况下能显著提高治疗效果,降低激素用量,减少激素副作用的发生。越来越多的资料显示“CTX冲击疗法”无论是对狼疮性肾炎还是对急性狼疮性肺炎、狼疮性腹膜炎和肠系膜血管炎、狼疮性中枢神经系统损害(均需排除抗磷脂抗体综合征引起的梗死)的疗效均优于“MP冲击疗法”,疗效提高,副作用减少。
(3)其他疗法:
①免疫吸附疗法和全身性淋巴放射治疗可试用于一些难治性SLE。
②大剂量静脉免疫球蛋白注射[0.4g/(kg d),连续3~5天]对SLE有辅助治疗作用。主要用于顽固、难治的血小板减少和并发感染的治疗与预防。
③雷公藤:雷公藤总甙30~60mg/d,对狼疮性肾炎有较肯定疗效。由于SLE患者多为青年,雷公藤会导致停经甚至闭经和男子性功能障碍,影响生活质量,应尽量避免使用。
(4)SLE合并妊娠的治疗:
当患者在病情稳定1年左右、细胞毒药物停用半年以上、不服用或仅服用小剂量糖皮质激素(<15mg/d)维持的情况下可允许患者受孕。如发生预料外妊娠,则应从孕妇、胎儿各方面考虑,不应一味强调人流,因人流本身也会诱发狼疮活动。SLE妊娠的风险在于妊娠末3个月、产后及妊娠初期易引起病情活动。胎儿方面易引起流产、早产、死胎及小样儿,但如控制得当可大大减少发生率。由于胎盘能产生11-β-脱氢酶,该酶能将进入胎盘的泼尼松氧化成无活性的11-酮形式,对胎儿无甚影响,因此对孕妇应选用泼尼松。为防止妊娠期和产后病情变化,妊娠时仍应继续服泼尼松。其剂量为:病情稳定时仍服原维持量,妊娠时出现活动则根据病情加量至足以控制病情。分娩及产后有以下2方案供选择:①分娩前泼尼松剂量加倍,至产后1个月后病情仍稳定渐减至维持量;②分娩前MP 60mg(或氢化可的松200mg)静滴,产后第5天MP 40mg(或氢化可的松160mg)静滴,第3天恢复产前剂量,至少泼尼松10mg/d维持6周。总之,不论分娩前病情活动与否、激素用量多少,分娩时加大激素量是必要的。因地塞米松不能被胎盘酶所氧化,能影响胎儿,故不宜采用。对已妊娠或准备妊娠者应避免使用细胞毒药物、雷公藤、沙利度胺、NSAIDs类药物,以免产生畸胎或影响母体卵巢功能。
(5)系统性红斑狼疮的心理疗法:
越来越多的研究表明,SLE患者的心理状况直接影响病情的演变及治疗效果。影响SLE患者心理状况的因素很多,主要有年龄、文化程度、家庭关系、收入、婚育等。研究者发现21~30岁之间、文化程度低、家庭关系不融洽、低收入、未婚(育)的女性患者心理负担最重。情绪的波动等精神因素已被确定为SLE患者的发病和病情反复的诱发因素之一。人的情绪可直接影响免疫系统,而SLE是一种自身免疫性疾病,免疫功能紊乱是其发病机制之一。患者心理状况不稳定,可导致病情不稳定,直接影响治疗效果,常形成恶性循环。
因此,心理治疗应成为SLE整体治疗中不可忽视的一部分。包括医生应了解心理应对技巧,耐心细致地向患者讲解有关疾病知识,解除患者对疾病的恐惧和对药物副作用的担心等,说明治疗方案的有效性,建立患者对治疗的信心。
(6)SLE治疗中需注意的问题:
①各种自身抗体包括IFANA、抗Sm、抗dsDNA等都是诊断SLE的“标记”,虽然有时抗体滴度与疾病活动度有关但决非制定治疗方案的依据和判断疗效的指标。对单有自身抗体阳性而无明显脏器损害者并不需要激素治疗,但应随访观察。
②SLE死亡的前3位原因是:感染、肾功能衰竭、冠状动脉粥样硬化。糖皮质激素的长期、大剂量应用均与以上原因有关。临床上真正死于SLE原发病变的远低于继发病变,因此切忌盲目使用激素和随意增大激素剂量或使用“冲击疗法”。对适量激素治疗无效的病例应及时分析原因,加用细胞毒类药物或采用其他方法。
③由于SLE多伴有白蛋白丢失、肝功能障碍和使用蛋白分解的糖皮质激素,因此应加强支持疗法,注意纠正低蛋白血症。注意水、电解质平衡和酸碱平衡。还应注意激素、细胞毒药物的各种副反应产生,采取相应预防和治疗措施。如为防止骨质疏松和股骨头无菌性坏死的发生可在给激素的同时补充钙剂和维生素D3。
④在SLE治疗过程中有两个症状最难鉴别——高热和精神症状。如判断失误加大激素用量则预后极差。如已较长时间接受较大剂量的激素治疗后出现高热,应首先考虑感染,尤其是结核菌、真菌和各种条件致病菌的感染,务必进行充分检查、仔细鉴别;狼疮性发热晚处理数天对患者无甚影响。个别患者对激素相当敏感,尤其是地塞米松,经数天治疗后就会出现多语欣快、烦躁焦虑甚至类似精神分裂症的表现,在出现这些症状前都有2~3天以上的彻夜不眠。因此,对应用激素后有睡眠困难者必须通过药物强制睡眠。切不能轻易地将精神症状归于“狼疮性脑病”,使用更大剂量的激素。
红斑狼疮辨证论治
二、红斑狼疮中医疗法
1、盘状红斑狼疮
①气血淤滞型:
治法:活血化瘀,软坚散结。
方药:秦艽10g、乌蛇10g、漏芦10g、黄芪10g、丹参15g、鸡冠花10g、玫瑰花10g、鬼箭羽15g、凌霄花10g、白术10g、女贞子15g、白花蛇舌草30g。也可服用秦艽丸、散结灵配合交替用。
②阴虚火旺型:
治法:养阴清热,活血化瘀。
方药:南北沙参各15g、石斛15g、元参15g、佛手参15g、黄芪15g、干生地15g、丹参15g、花粉15g、赤芍15g、紫草15g、鸡冠花10g、黄连10g。也可选用六味地黄丸、知柏地黄丸、当归丸、大补阴丸等。
单味中草药:可用青蒿30g/d,煎服或浸膏片(每片合生药1g)3次/d,每次10~15片。昆明山海棠去皮(每片50mg),每次2~4片,3次/d;雷公藤多甙3次/d,30~60mg/d。
2、亚急性皮肤型红斑狼疮
方药:凌霄花10g、鸡冠花10g、玫瑰花10g、野菊花10g、白术10g、伏苓10g、女贞子15g、菟丝子15g、地骨皮15g、青蒿15g、鸡血藤15g、白花蛇舌草30g。
中草药可服昆明山海棠或雷公藤,用法及用量参见盘状红斑狼疮治疗。
3、系统性红斑狼疮
①毒热炽盛型:
治法:清营解毒,凉血护阴。
方药:解毒凉血汤加减。
羚羊角粉0.6g(分冲)、双花炭15g、生地炭15g、板蓝根30g、白茅根30g、元参15g、花粉15g、石斛15g、草河车15g、白花蛇舌草30g。高热不退者可加犀角粉或羚羊角粉,安宫牛黄散;神昏谵语加马宝或蛇胆陈皮末;心力衰竭加西洋参或白人参;红斑明显加鸡冠花、玫瑰花、凌霄花。
分析:此型见于红斑狼疮急性活动期。羚羊角粉归肝、心经,平肝熄风,清热解毒;双花炭解血分毒热;生地炭、白茅根清热凉血养阴;板蓝根、草河车、白花蛇舌草清热解毒;元参、花粉、石斛护阴。
②气阴两伤型:
治法:养阴益气,活血通络。
方药:南北沙参各15g、石斛15g、元参30g、玉竹10g、党参15g、生黄芪30g、当归10g、丹参15g、鸡血藤15g、秦艽15g、乌蛇10g。持续低烧加地骨皮、银柴胡;月经不调加益母草、泽兰;心悸加紫石英、合欢花;头晕头痛加茺蔚子、钩藤、川芎、菊花。也可服用八珍益母丸,养阴清肺膏。
分析:此型临床也较为常见,往往是在高热之后出现,常常有全血细胞减少,血沉较快。南北沙参、石斛、元参、玉竹养阴清热;党参、生黄芪、当归补气养血;丹参、鸡血藤、秦艽、乌蛇活血通络。
③脾肾两虚型:
治法:健脾益肾调和阴阳。
方药:黄芪15~30g、党参15g、太子参15g、白术10g、茯苓10g、熟地15g、女贞子15g、菟丝子15g、车前子15g、仙灵脾10g、肉桂10g、丹参15g、鸡血藤30g、草河车15g、白花蛇舌草30g。全身水肿加用海金沙、抽葫芦、仙人头;腰疼加川断、杜仲;腹胀胁痛加厚朴、陈皮、香附;尿闭加肾精子。也可服用滋补肝肾丸,黄精丸、六昧地黄丸。
分析:此型狼疮实验室检查常有尿液异常,严重的肾功能异常,多见于狼疮性肾炎。若病至后期,因肾阳久衰,阳损及阴,可出现肾阴虚为主的病证;七情内伤,肝郁日久化热耗伤肝阴,二阴俱损则出现肝肾阴虚的一派证候。黄芪、党参、太子参、白术、茯苓健脾益气;熟地、女贞子、菟丝子、车前子益肾;仙灵脾、肉桂温阳利水;丹参、鸡血藤活血化瘀;草河车、白花蛇舌草清热解毒。阴虚明显者加沙参、麦冬、石斛等。
④脾虚肝郁型:
治法:健脾舒肝,活血理气。
方药:白术10g、茯苓15g、柴胡10g、枳壳10g、陈皮10g、厚朴10g、茵陈30g、薏米30g、五味子10g、赤芍10g、丹参15g、白花蛇舌草30g。
分析:此型属红斑狼疮肝损害,有的医家称为邪热伤肝型。方中白术、茯苓健脾益气;柴胡、枳壳、陈皮、厚朴舒肝理气;茵陈、薏米清利湿热;五味子敛阴;赤芍、丹参活血养血;白花蛇舌草解毒。
⑤风湿痹阻型:
治法:祛风湿宣痹,温经活血通络。
方药:黄芪15g、桂枝10g、白芍15g、秦艽15g、乌蛇10g、丹参15g、鸡血藤15g、天仙藤15g、首乌藤15g、女贞子15g、草河车15g、白花蛇舌草30g。
分析:此型以皮肤红斑结节及关节疼痛为主证,方中黄芪、桂枝温经益气;秦艽、乌蛇、天仙藤驱风行痹;丹参、鸡血藤、首乌藤养血活血通痹;白芍、女贞子养血益肾;草河车、白花蛇舌草解毒。痛重时可加制川乌、制草鸟。诸药共成益气温经,和营通痹之功。
临床可根据病情进行加减。如肝病者加柴胡、茵陈;血瘀者加郁金、川芎、桃仁、红花;血虚者加当归、白芍;气虚者重用黄芪、党参;脾虚者重用茯苓、白术;肺阴虚者加天冬、麦冬;血热者加茜单、白茅根;肾阳虚者加肉桂、附子;盗汗者加生牡蛎、浮小麦,重用黄芪。
单方成药:
A.常用者有雷公藤及昆明山海棠:二药均为卫矛科植物,具有祛风利湿,舒筋活络,活血化瘀作用,同时也具有抗炎和免疫抑制作用,对皮疹、关节痛、浆膜炎及肾炎均具有较好的治疗作用。副作用为月经减少或闭经,肝功能损伤,白细胞减少等。
雷公藤多甙片:单用于轻型病例或在皮质类同醇激素减量过程中加用。40~60mg/d,3次/d,饭后服,注意副作用。
复方雷公藤(三藤糖浆:雷公藤、鸡血藤、红藤)治疗也有报道。
昆明山海棠:适应证同上,9片/d,3次/d。
B.丹参:对肢端动脉痉挛及皮损疗效较为明显。丹参注射液1~2支肌注,1~2次/d。或复方丹参注射液10~20ml加于5%葡萄糖溶液500ml中,静脉滴注,1次/d。
C.黄芪:可增强细胞免疫功能,30~90g/d,煎服,疗程6~12个月。
D.中成药如秦艽丸、滋补肝肾丸、养血荣筋丸、八珍丸、六味地黄丸、黄精丸、乌鸡白凤丸、定坤丹、养阴清肺膏、牛黄清心丸、健身宁等,可根据不同情况选择使用。
4.中医及中西医结合疗法
近年我国在探索SLE的中医及中西医结合方面已取得一些成就,及时合理的进行中西医结合治疗,不仅对提高患者免疫功能,延长缓解期,巩固疗效有良好功效,而且可减少皮质类固醇激素及免疫抑制剂的用量和副作用,并有利于以后撤除此类药物。目前中西医结合治疗SLE大多采用辨病与辨证相结合的方式,在具体运用方面我们是:
(1)对病情处于急性活动期,重要脏器(肾、心、中枢神经系统)受累,症状较重、并有高热等全身症状者,以皮质类固醇疗法及支持疗法为主,以迅速控制病情,同时并用中药。症状缓解,病情稳定,各项化验指标改善后,逐渐减少皮质类固醇用量。
(2)亚急性病人如就诊时仍在应用皮质类固醇药或其他免疫抑制剂时,除继续应用外,加用中药以加强疗效,并根据临床症状及各项化验指标的改善情况,逐渐减少皮质类固醇剂量,最后完全撤除,以中药取代并作为维持用药。
(3)对病情较轻,未有明显的内脏受累的活动情况,以中药为主,基本上不给皮质类固醇或其他免疫抑制剂,严密观察,定期做化验检查,如发现有活动症状时,则酌加皮质类固醇制剂。外用黄连膏、清凉膏、化毒散膏等。
疾病护理:
红斑狼疮一般护理
红斑狼疮护理
一)患者心理护理
1、要体贴病人疾苦,做好思想开导工作,解除患者恐惧心理和思想压力,增强战胜疾病的信心。
2、向患者普及狼疮知识,帮助患者正确对待疾病,积极配合治疗。
3、重症患者应卧床休息
4、发热时,按发热病人常规护理,避免受凉,积极预防并治疗感冒。
5、不宜晒太阳,室内阳光过强时,应挂窗帘。禁用紫外线等光性疗法,或服用感光药物和食品,如中药补骨脂和蔬菜中的芹菜等。外出要打遮阳伞,戴遮阳帽,穿长袖上衣和长裙、长裤。
6、长期应用激素和免疫抑制剂者,应注意副作用的出现,积极预防并及时治疗各种病毒、细菌感染。
7、生活要有规律,保持乐观情绪和正常心态,避免过度劳累。
8、给予优质蛋白、低脂肪、低盐、低糖、富含维生素和钙的饮食。忌食海鲜及辛辣食品,戒除烟酒。
二)红斑狼疮妊娠生育注意事项
1、注意卵巢功能保护
慎用卵巢毒性药物
环磷酰胺(CTX)和雷公藤制剂是治疗SLE的常用药物,疗效肯定。但是,两者对性腺的毒性反应比较突出,临床上导致卵巢衰竭的并不少见,一旦出现闭经,即使及时停药,也有部分病人不能恢复月经。因此计划妊娠生育的SLE患者,临床上应慎用CTX和雷公藤制剂,应用时要注意月经变化,定期检查性激素水平,发现异常变化,及时调整治疗,避免发生不可逆的卵巢功能衰竭。
2、掌握妊娠时机
妊娠、生育曾经被列为SLE患者的禁忌,因为妊娠、生育常常导致SLE的复发或病情加重,甚至危及生命。随着SLE疗效的改善,多数SLE患者病情缓解后可以安全地妊娠、生育,但需要在医生指导下,掌握好妊娠生育的时机。SLE患者妊娠的时机主要取决于SLE病情活动情况,在疾病控制后可按计划怀孕,绝大多数能安全度过妊娠生育期。但病情活动伴有心、肺、肾及中枢神经系统病变者均属妊娠禁忌。
患者开始妊娠时SLE病情即处于活动期较病情稳定者更易于复发。一般主张无重要脏器受累,病情稳定1年以上,泼尼松用量每日小于10mg,且免疫抑制药(如CTX、甲氨蝶呤、雷公藤等)停用半年以上,可以考虑妊娠。原来有抗磷脂抗体阳性者,最好等抗磷脂抗体阴转3个月以上才怀孕,以减少流产的发生。
3、严密监视,恰当用药
SLE患者妊娠期间,有必要在风湿科和产科共同随访,严密监视,避免过劳或感染。如果病情不稳定,可应用泼尼松治疗。泼尼松通过胎盘屏障时被灭活,只要剂量在30mg/d以下,对胎儿发育无明显影响。而地塞米松则可以通过胎盘屏障直接影响胎儿,所以妊娠期SLE患者不应该使用地塞米松。反复流产的SLE患者常与抗磷脂抗体阳性有关,需加小剂量阿斯匹林治疗。
抗疟药能积聚于婴儿视网膜,因此在受孕前应停服,硫唑嘌呤、环孢素对胎儿的影响尚缺乏大样本的研究依据。如果病情严重不得不使用CTX或甲氨蝶呤,为了母亲的安全和避免出现畸胎,应终止妊娠。
4、保持乐观的情绪
红斑狼疮是一种慢性疾病,不是不治之症。它并不是癌症,而是结缔组织病。先进的医学技术,可以做到早期诊断、早期治疗,红斑狼疮是可以控制的,甚至完全治愈。因而患者不必恐惧,要树立与疾病斗争的坚强信心,保持乐观的情绪,这样才有利于疾病的恢复。
对红斑狼疮患者心理因素的许多研究,提示了有某种性格特征的人易患红斑狼疮,心理应激可促发或加重红斑狼疮,应激可能在其易患人格和其他个体素质基础上,通过神经—内分泌系统而引起免疫系统紊乱,故性格、应激等心理因素可能是红斑狼疮的主要病因之一。
红斑狼疮患者本身具有的这种特有人格和心理素质,容易引起恐惧、紧张、担忧、情绪波动,均会影响神经—免疫系统,促使疾病的恶化。
因此,作为家属、朋友、同事、特别是亲人,要关心照顾好病人,精神上要多加鼓励,使患者保持乐观的情绪,促使病人早日恢复健康。
5、克服心理障碍
红斑狼疮病人常见有脱发,面部皮疹,加上长期使用糖皮质激素产生的副作用,如肥胖、满月脸、水牛背等外表上的变化,加上长期疾病折磨,对病人思想情绪影响很大。特别是红斑狼疮患者大多是年轻女性,她们感到无脸见人,思想包袱沉重,甚至悲观厌世。长期的心理失衡,对该病治疗十分不利。红斑狼疮虽是一种慢性疾病,患者如能正确对待自己的病,克服心理障碍及正确治疗,以上诸多表现均是暂时的。
6、红斑狼疮与感染
有人认为红斑狼疮的发病与某些病毒(特别慢病毒)感染有关。人们曾在红斑狼疮模型小鼠组织中分离出 C型病毒抗体。特别是在红斑狼疮患者的肾小球内皮细胞浆,血管内皮细胞皮损中都可发现类似包涵体的物质,同时患者血清抗体滴度增高。尤其对麻疹病毒,副流感病毒I、II型,EB病毒,风疹病毒等。另外在患者的血清中,有抗RNA抗体及抗双链DNA等抗体存在。
7、红斑狼疮性心脏损害
系统性红斑狼疮累及心脏最常见的为心包炎(大约 30%有心包炎,不少患者有心包积液),其次为心肌炎、心内膜炎(累及心脏瓣膜、出现血液动力学改变),并可出现各种心律失常,严重者出现心衰而死亡,其护理要点为:
(1)一般患者可适当活动,大量心包积液、心力衰竭患者应卧床休息,有呼吸困难时,宜半卧位,并给予吸氧。
(2)给予高热量、高蛋白、易消化、低热、高维生素饮食。
(3)密切观察血压、脉搏、呼吸变化,有紧急情况立即通知医师处理。
(4)对心率失常病人应做好心电监护,严密观察病情,备好各种抢救药品和器械,病情发生变化,立即通知医师。
(5)利用抗心衰药物时,要严密观察病情,在给药前要听心率和节律变化。用药时注意病人有无食欲不振、恶心、呕吐、腹泻、头痛、头晕及视物不清、黄视、绿视等改变,如有反应,应暂时停药并通知医师。
疾病饮食:
红斑狼疮饮食原则
红斑狼疮饮食
一)红斑狼疮食疗方
1.海带荷叶扁豆粥
原料:水发海带50克,鲜荷叶3张,扁豆50克。
制法:将扁豆洗净加水煮八成熟,放入切碎的海带和切 碎的鲜荷叶,共同煮烂成粥。
功效:海带性咸寒,可清热利水;荷叶有清热解暑键脾作用;扁豆味甘性平有键脾和中、消暑化湿功效。本食疗方适用于热毒炽盛型系统性红斑狼疮早期、有低热尿少,便干胃口不佳的病人。
2.柴胡根丝瓜薏仁汤
原料:柴胡30克,嫩丝瓜1条,薏米50克;
制法:将柴胡入锅,加水煎煮去渣留汁,嫩丝瓜去皮切段,将薏米用柴胡汁煮烂加丝瓜煮将柴胡入锅加水煎煮去渣留汁,嫩丝瓜去皮切段,将薏米用柴胡汁煮烂,在加丝瓜煮5分钟即成。功效:柴胡有清热凉血疏肝作用,丝瓜性甘凉、凉血解毒,用于系统性红斑早期有发热或感冒时。
二)红斑狼疮吃哪些食物对身体好
红斑狼疮的食补类型很多,食物依其食性有平补、清补、温补三大类。狼疮病人阴虚的多,内热、血热而有热象的多,故食物应以清补、平补为主,参合温补。
1.平补
红斑狼疮食疗保健常用的食物有大米、小米、高梁、大麦、小麦、燕麦、红薯、山药、芋艿、芡实、土豆、毛豆、蚕豆、赤豆、扁豆、青豆、菜豆、豇豆、白砂糖、苹果、椰子、橄揽、白果、菠萝、鲜葡萄、莲子、花生、芝麻、葵花子、南瓜子、南瓜、丝瓜、黄瓜、青菜、白菜、卷心菜、胡萝卜、猪肉、猪腰、鸽子、兔肉、鸡蛋、鹌鹑、鲤鱼、青鱼、鳗鱼、鲳鱼、鲈鱼、乌贼鱼、鱿鱼、鲜贝、泥鳅、菜油、豆油、酱油等。
以上这些食物,性味平和,稍有偏温或稍偏凉,是正常人或病人为维持健康和生命所必需的,只要没有过敏,有些食物可每天食用,有些可继续交替食用。
2.清补
红斑狼疮食疗保健常用的食物有甲鱼、乌龟、鸭、黑鱼、海蜇、蚌肉、蛤肉、蟹、螺蛳、甘蔗生梨、生藕、荸荠、慈菇、百合、银耳、西瓜、冬瓜、绿豆、西瓜子仁、苡米仁、莴笋、茭白、竹笋、茄子、莼菜、蕹菜、西红柿、米苋、紫菜、芹菜、草头、萝卜、金针菜、荠菜、蒿菜、香椿、枸杞子、马兰头、黑木耳、茶叶等。
以上食物性凉,久食清火,内热之体相宜,有些还能滑肠,软化大便,但对其中蚌、蛤、蟹、螺、海蜇过敏者,则不能使用。莴笋能引起视力模糊,有眼睛损害者也不宜食用。
3.温补
红斑狼疮食疗保健常用的食物有鸡、鹅、牛、羊、狗、马、鹿、牛奶、乳制品、胡桃肉、桂圆肉、荔枝千、红枣、黑枣、橘子、甜橙、栗子、桃子、石榴、饴糖、红糖、蜂蜜、咖啡、可可、黄鳝、鲫鱼、鲢鱼、带鱼、淡菜、海参、蛏子、海虾、辣椒、甜椒、大葱、大蒜、韭菜、芥菜、榨菜、香菜。
调味品大多温热,胡椒、花椒、桂皮、桂叶、茴香、红豆蔻、姜、葱、酒、醋等。至于蛇肉,品种较多,性温、性凉、性平的均有,不能一概而论。
温补的食物一般能量较高,有的是高糖、高蛋白或胆固醇较高;有的能引起兴奋,或加速血液循环,加速新陈代谢,从而产生热的感觉,为冬天御寒所必须。狼疮性低蛋白血症浮肿者,必须补充高蛋白,鸡、鹅、牛奶、鱼类、海参、虾等是可以吃的,糖、橘子、胡桃、枣子等果品也是可以吃的,或者与清补食品混合交替进食。
红斑狼疮食疗保健对部分脾肾两虚、气血两亏的人才需要以温补、平补为主,参合清补。
三)红斑狼疮最好不要吃哪些食物
1.不食用或少食用具有增强光敏感作用的食物:如无花果、紫云英、油菜、黄泥螺以及芹菜等,如食用后应避免阳光照射。磨菇、香菇等蕈类和某些食物染料及烟草也会有诱发系统性红斑狼疮的潜在作用,也尽量不要食用或少食用。
2. 注意戒烟、戒酒。香烟中的尼古丁等有害成分能刺激血管壁而加重血管炎症,应戒除。酒性温烈,会加重SLE病人的内热症状,不宜饮用。
3. 注意避免使用含雌激素的药品和食品。紫河车(胎盘)、脐带、蜂皇浆、蛤蟆油、某些女性避孕药均含有雌激素,而雌激素正是SLE发病的重要因素之一。
4.注意不能食用红辣椒,韭菜,猪头肉,狗肉,海物,非新鲜鸡蛋和变质的食物。避免接触农药和化肥。在中医临床发现,有很多狼疮复发病人食用过以上食物或接触过以上的化学物品。
(以上资料仅供参考,详细请咨询医生)







